Droit de la santé en psychiatrie
Table des matières :
Introduction
1. Le droit à la santé
1.1 L’eudémonisme
1.2 L’hédonisme
2. Le droit de la santé
2.1 L’intérêt général
2.2 L’intérêt particulier
Conclusion
Introduction
Il existe différentes formes de contrainte dans le circuit psychiatrique. Les plus répandues sont l’hospitalisation à la demande d’un tiers (HDT), l’hospitalisation d’office (HO) et le programme de soins. Ces pratiques sont encadrées par le code de la santé publique, qui précise que « les restrictions à l’exercice de ses [des] libertés individuelles doivent être adaptées, nécessaires et proportionnées » (article L. 3211-3).
Il y a, d’une part, les droits et libertés de l’individu : il est ici question de l’élément perturbateur, potentiel patient. Et, d’autre part, les impératifs de préservation de l’intégrité physique et psychique du sujet dérangeant, ainsi que ceux de l’ordre public.
Tout l’enjeu est donc de définir les termes « adapté », « nécessaire », « proportionné », puis « impératifs de préservation » et « ordre public », sans oublier qu’ « en toutes circonstances, la dignité de la personne doit être respectée » (article L.3211-3).
Même si sur le papier la législation en vigueur permet de concilier les droits et libertés de la personne hospitalisée sans consentement avec les impératifs de préservation, dans quelle mesure et en quoi pouvons-nous dire qu’elle n’encadre pas suffisamment la pratique ?
La première partie de cette dissertation traitera du droit à la santé : qu’est-ce qui donne un sens au droit entre hédonisme et eudémonisme ? La deuxième partie, quant à elle, se concentrera sur le contenu de la législation en matière de contrainte : quelle implication du contrat social, entre intérêt général et intérêt particulier ?
1. Le droit à la santé
Le droit a pour vocation de fixer les règles du vivre-ensemble dans une certaine philosophie du bonheur. Quelle est-elle ?
1.1 L’eudémonisme
L’eudémonisme, en philosophie, est la quête du bonheur. Comparativement à l’hédonisme (quête du plaisir), il serait selon moi motivé par des intentions louables, davantage tourné vers les autres. Dans cette optique, l’on peut estimer que son bonheur (à soi) dépend de celui des autres : la capacité à être heureux dépendrait de la capacité à faire preuve d’empathie. Il s’agirait donc d’un bonheur altruiste, animé par des sentiments ou émotions nobles : agapè (amour gratuit), charis (amour célébration), eunoia (amour dévouement), harmonia (amour harmonie), storgè (amour tendresse), philia (amour amitié)… Dans cette réglette, l’on peut dire que le Surmoi prévaut : l’individu aspire à la sublimation, et sa pulsion de vie est prégnante ; du moins, si l’on s’en tient à ce qui a été développé par le pionnier de la psychologie : Sigmund Freud.
En effet, il y a, chez un individu convaincu par ce genre de philosophie, une forme de persévérance, que l’on peut associer au summum bonum (le souverain bien) : humanisme, utopie, partage, inspiration New Age ; mais aussi, en parallèle, besoin de changement, réponse de relaxation (concept des neurosciences) et, comme nous avons pu le voir, amour noble ou sacré.
Aujourd’hui, la société de l’information peut générer de la désillusion et du désespoir chez ce type d’individu, en raison des inégalités criantes et de la crise écologique. C’est pourquoi, chez les eudémonistes, l’on rencontre plus souvent des progressistes, des écologistes, des innovateurs et des partisans de l’évolution. La culpabilité y joue un rôle clé : elle les tire vers la responsabilisation, notamment via la morale de la légende du colibri. L’eudémonisme est donc une philosophie qui tend vers la collectivité.
1.2 L’hédonisme
L’hédonisme est la recherche du plaisir et l’évitement de la souffrance. Comparativement à l’eudémonisme, il serait selon moi motivé par un instinct de conservation, plutôt tourné vers soi-même. Dans une certaine mesure, l’on peut estimer ici que son bonheur (toujours à soi) dépend de l’épaisseur de son porte-monnaie (pouvoir d’achat) : la capacité à être heureux dépendrait de la capacité à pouvoir faire des achats conséquents. Par extension, la capacité à jouir dépendrait de la capacité à exploiter son prochain… Ce qui en fait un bonheur égoïste, animé par des sentiments ou émotions profanes : eros (amour érotique), mania pathè (amour passion), pothos (amour besoin), porneia (amour appétit)… Dans ce bas de notre réglette, l’on peut dire que le Ça prévaut : l’individu est aspiré par l’hubris (excès, démesure, orgueil), et sa pulsion de mort est prégnante.
Chez un tel individu, il y a une forme de défaitisme : « après moi la fin du monde », incivilités, dystopie, quête du profit, loi du moindre effort ; mais également, comme nous l’avons noté, instinct de conservation, réponse combat-fuite (antonyme de réponse de relaxation), donc peur régissant un amour vulgaire ou profane.
C’est précisément ce mode de fonctionnement par défaut qui est à l’origine des iniquités ainsi que de la crise écologique, pour le plus grand malheur des eudémonistes. C’est pourquoi, à l’inverse de ces derniers, l’on retrouve généralement chez les hédonistes des conservateurs, des climato-sceptiques, des personnes peu créatives et des partisans de l’involution. Le déni en est la cause : il tire vers le dédouanement, brandissant le climax de notre « civilisation » comme un prétexte à des comportements carnassiers, alors que c’est précisément ce mode de pensée qui est à l’origine de cette décadence. L’hédonisme est donc une anti-philosophie contre-intuitive : elle fuit la mort comme l’on rapièce la vie avec des morceaux de vivants. Sous cet angle de vue, de nos jours, l’hédonisme est donc un individualisme poussé à son paroxysme.
Bien sûr, il ne s’agit pas non plus de s’oublier dans la collectivité : il est question ici d’un distinguo drastique mais nécessaire pour la suite de cette dissertation. Le tout est de déterminer de quel côté de la balance penche le plus l’État français… Ce que nous savons, pour le moins, c’est que « la santé est un état de complet bien-être physique, mental et social et ne consiste pas seulement en une absence de maladie ou d’infirmité » selon la Constitution de l’OMS : l’eudémonisme serait donc la règle d’or du droit, que nous allons chercher à décortiquer dans les grandes lignes.
2. Le droit de la santé
L’État dispose du monopole de la contrainte légitime : pour qui, pour quoi ?
2.1 L’intérêt général
Le but du droit est de fixer les règles du vivre-ensemble, avec et pour nous tous. Il doit répondre à l’impératif eudémonique ; instaurer les conditions de la paix, de la sécurité et de la salubrité. Il doit également honorer les trois grands principes de la devise officielle de la République française (inscrits dans la Constitution) : liberté, égalité, fraternité.
Sous cette égide, les mesures de contrainte doivent – selon la législation – être adaptées, nécessaires et proportionnées.
D’abord, elles doivent donc être adaptées à l’état de santé physique et psychique de l’individu concerné, ce qui fait échos aux impératifs de sécurité et de salubrité. Néanmoins, il y a une faille par rapport à la notion de besoin. En effet, « on ne résout pas un problème avec les modes de pensée qui l’ont engendré » (Einstein A.) : le suicide ou l’ordalie peuvent être en fin de compte interprétés comme la manifestation d’une révolte qui ne peut se traduire en révolution. L’anormal est sujet de réflexion à deux endroits : il est à la fois le miroir des peines et un appel à l’intelligence humaine.
Ensuite, l’hospitalisation sans consentement doit s’avérer nécessaire du point de vue de l’ordre public et de l’assistance à personne en danger ; ce qui est conforme aux exigences de paix et de sécurité. Toutefois, pour ce qui est de l’assistance à personne en danger, il peut y avoir un excès de « fraternité », c’est-à-dire une atteinte à la liberté d’autodétermination. En effet, quoi ou qui est le plus en danger ? En matière de contrat social, ce clivage entre deux catégories de population célèbre « la guerre de tous contre tous » (le bellum omnium contra omnes de Thomas Hobbes), s’inscrit peut-être dans un « diviser pour mieux régner » (divide et impera, attribué à Philippe II de Macédoine), et s’aligne très probablement derrière la désignation d’un ennemi commun qu’incarnerait l’anormal : pour colmater les failles de la société, rien de mieux que de faire exister un ennemi… Ce qui serait révélateur d’un totalitarisme sous-marin : homogénéiser à défaut de répondre aux réels besoins de la population, telle serait la manœuvre d’un gouvernement tourné vers ses intérêts.
Enfin, les mesures de contrainte doivent être proportionnées par rapport à la nature des faits, ce qui rejoint l’impératif de sécurité. Néanmoins, le principe de liberté demeure-t-il intact ? Le proverbe dit : « la liberté des uns s’arrête là où celle des autres commence ». En effet, on ne peut se réclamer de la liberté en contraignant autrui « dans son intérêt » au sein d’une société injuste : la justesse doit s’aligner avec la justice, car « avoir deux poids, deux mesures, voilà qui est détestable » (morale religieuse qui, quel que soit notre parti, conserve toute sa pertinence). Une législation digne de ce nom ne peut être garante d’une justice à deux vitesses : dans ces dispositions, la justesse ne serait qu’une injustice de plus. Il y aurait ainsi un biais cognitif sociétal, ou un « faites ce que je dis, ne faites pas ce que je fais » ; or la liberté n’est pas malléable : beaucoup de crimes demeurent impunis, tandis que l’on enferme ceux qui représentent plus une faiblesse qu’un danger. Ce qui constitue un argument solide en faveur de l’explicitation des raisons de l’hospitalisation sous contrainte : les faits rapportés doivent être prouvés ou, à défaut, démontrés.
Dans le cas où la famille de la personne concernée serait impliquée, l’État ne doit pas légiférer par rapport aux questions de dysfonctionnement familial, duquel l’intéressé ne peut être le dénominateur commun : le potentiel patient peut, tout au plus, en être le symptôme, et ne doit en aucun cas être victime d’une prise en charge injuste en fonction de cette situation. Si la famille est signataire d’une HDT, alors elle doit également faire l’objet d’un examen par l’équipe médicale, en parallèle de l’hospitalisation de l’élément perturbateur ; ce, bien évidemment, avant toute prescription médicamenteuse pouvant être dommageable pour le patient : il faut impérativement évaluer le rapport bénéfice-risque en tenant compte des facteurs environnementaux, qui plus est si un dysfonctionnement familial est l’élément déclencheur principal. Car, si le sujet a conscience d’un tel dysfonctionnement, alors il ne pourra voir son hospitalisation à la demande d’un tiers que comme une double-peine : une injustice de plus.
Jusqu’à preuve du contraire, la micro-société que constitue la famille nucléaire n’est pas habilitée à juger de l’état de santé d’un enfant, surtout si les parents ne sont pas mentalement sains… En effet, il ne faut pas voir de problème là où se dessine une solution : la décompensation peut permettre de prendre conscience d’une telle situation et, in fine, d’y échapper. La psychose peut parfois – en réalité – se présenter comme une alternative saine à un engrenage malsain : il ne faut pas ramener le patient à l’origine de son mal-être en le renvoyant auprès de sa famille avec un traitement qui nuit gravement à sa structuration sur le plan mental ; cela est d’autant plus vrai si le patient dont il est question a moins de 25 ans, car avant ce seuil, son néocortex n’a pas fini de se développer, raison pour laquelle il faut en profiter pour l’extraire de sa famille, de sorte à ce qu’il puisse au moins mieux se structurer avant cet âge. Dans le cas contraire, ce triste épisode s’inscrira dans le parachèvement de son néocortex, et constituera un tournant peut-être fort négatif dans sa vie.
La loi devrait donc mieux encadrer les pratiques médicales à cet égard, à défaut de pouvoir assurer une égalité infantile : le manque, le besoin et la carence sont une réalité de notre société…
2.2 L’intérêt particulier
En théorie, le droit aurait donc pour vocation de servir l’intérêt général ; mais, en pratique – nous l’avons déjà un peu évoqué –, nous remarquons qu’il tend plus à fixer les modalités de l’exploitation, avec les autres et pour soi-même. Sous cet augure, les ramifications de la Constitution française chercheraient tout compte fait à répondre à une exigence hédonique, instaurant ainsi les conditions du manque, du besoin et de la carence (inégalités infantiles). De fil en aiguille, la triade liberté-égalité-fraternité se verrait destituée de sa primauté : pas d’équité, pas de justice, et pas non plus de justesse dans la pratique psychiatrique…
Sous ce joug, le concept de jugement éclairé ne serait en fait qu’un écran de fumée censé couvrir le tabou des inégalités sociales et de l’atteinte aux libertés individuelles.
En effet, nous traversons une période de crise sociale ; et comment remettre en question le libre choix de la fin de vie quand l’État n’est pas irréprochable du point de vue de la justice ? À ce propos, il est prouvé que les inégalités sociales favorisent la criminalité, mais également des formes de psychopathie… Autant chez les plus aisés que chez les plus pauvres : d’une part, l’oisiveté (mère de tous les vices) ; d’autre part, l’insécurité affective et matérielle (mer des noyés…). De ce fait, les inégalités accentuent également les fragilités psychiques.
Aussi, nous retenons notre souffle avec la crise écologique ; et comment réprimer un suicide individuel par rapport à un suicide collectif ? Qui est en droit et habilité à donner des leçons de vie à des personnes en profonde détresse existentielle en raison du désastre écologique prévu à l’horizon 2050 (par exemple) ?
Cela pose justement la question de l’obliquité entre hédonisme et eudémonisme : la priorité doit être le souverain bien, ne serait-ce qu’au nom de la dignité de la société humaine et, par extension, de la légitimité de l’espèce humaine. Dans la prévalence de l’hédonisme, l’État est tout à la fois persécuteur et sauveur du triangle de Karpman et, en plus, se revendique victime par rapport à l’atteinte à l’ordre public… Un comble !
Par ailleurs, la politique de la natalité à tout prix nuit aux soubresauts de la Déclaration universelle des droits de l’Homme : respecter l’être humain dans sa dignité, c’est aussi accepter qu’il se livre « aux activités religieuses et philosophiques de son choix » (article L. 3211-3) et, précisément, les choix de vie qui en découlent… C’est-à-dire, en l’occurrence, dans certains cas, la mort. Car, on ne peut cantonner l’être humain à une pratique divertissante ou compensatoire : ses convictions importent tout autant ; ne pas les respecter reviendrait à prendre le pouvoir sur lui.
Autrement dit, nous parlons ici d’abus d’assistance à personne en danger (ou d’excès de « fraternité ») à des fins de bonne figure étatique, donc démagogiques. Car, se soucie-t-on vraiment du bien-être de son prochain, quand on voit le nombre de personnes abandonnées à leur sort dans la rue ? À qui la faute ? Quelle part de responsabilité pour chacun ? Ne chercherait-on pas plutôt à taire tout mouvement de révolte ? À entériner encore plus le terrier de la reproduction sociale ?
Enfin, en cas de traitement allopathique imposé au patient, que signifie l’informer de ses droits, si ce n’est simuler la licéité ? En effet, une dose choc à l’entrée aux urgence altère – pour le coup – vraiment le jugement du patient, sa psyché au naturel, et donc, porte atteinte à son intégrité : il peut devenir indifférent et perdre ses moyens au détriment de l’application de ses droits (d’où l’importance des directives anticipées incitatives en psychiatrie)… Il peut donc y avoir une fracture contre-intuitive nuisant à la justesse du jugement du JLD (Juge des Libertés et de la Détention). En effet, pour résumer le propos – sans volonté de porter atteinte à la dignité de mes pairs –, comment informer un mollusque de ses droits ? Pour ma part, j’ai été dans cette situation d’insuffisance cérébrale au moment du jugement… Et l’hospitalisation a bien évidemment été maintenue, alors que je ne représentais pourtant un danger ni pour les autres ni pour moi-même.
En guise de conclusion, l’on exige de l’individu qu’il se responsabilise dans l’intérêt de la clarté, la stabilité et la prévisibilité de ses actes, mais qu’en est-il de l’État ? Qu’est-ce qui anime réellement le vivre-ensemble aujourd’hui ? L’amour ou la peur ?
Conclusion
La hausse des hospitalisations sous contrainte depuis 2006 est le symptôme d’une société malade et met en exergue les contradictions de l’État en matière de santé mentale. Nous répondons finalement à la problématique par la démonstration d’un vide juridique.
Big up à let’s love Slave !
Rétablissement et concepts satellites
Table des matières :
Introduction
1. De l’ontosystème au microsystème
1.1 L’ontosystème
1.1.1 Un corps sain pour un esprit sain
1.1.2 Les moyens pour la fin
1.2 Le microsystème
1.2.1 Un bon chez soi d’abord
1.2.2 Les douze travaux
2. Du mésosystème à l’exosystème
2.1 Le mésosystème
2.1.1 Des droits…
2.1.2 …Et des devoirs
2.2 L’exosystème
2.2.1 Poussière de l’œil
2.2.2 Poussière d’étoile
3. Du macrosystème au chronosystème
3.1 Le macrosystème
3.1.1 L’erreur est humaine
3.1.2 Un monde à réinventer
3.2 Le chronosystème
3.2.1 Le sens de l’histoire
3.2.2 Un âge d’or ?
Conclusion
Bibliographie
Annexe
Introduction
Pour être rétabli, il va de soi qu’il faut déjà avoir été établi à un moment donné dans sa vie. Or, si l’on considère la fragilité de l’instance du Moi (de la seconde topique freudienne) dans les troubles psychiques, il serait plus judicieux de parler de compensation en lieu et place d’établissement original. Ainsi, nous comprendrons ici le concept de rétablissement comme étant celui d’un équilibre tant bien que mal de la psyché, à défaut de l’aboutissement d’un processus de remaniement neuroplastique naturel de ses régions les plus reculées (donc archaïques).
Le but du rétablissement n’est selon moi pas de rétablir les conditions à l’origine de la première décompensation, mais d’établir des fondations solides à ce nouveau mode de fonctionnement psychique, c’est-à-dire d’en étayer les tenants et les aboutissants jusqu’à une phase de stabilisation conjointe à l’apport psychopédagogique des traitements psychotropes : leur contribution au travail sur soi. En effet, la voie la plus évidente (celle du tout biologique en ce siècle de matérialisme révisionniste d’un désastre écologique déjà bien entamé) est rarement la plus pertinente : essentialiser une expérience humaine (autrement objectivable) par de pseudo-démonstrations neurobiologiques – publiées dans des revues financées par des laboratoires pharmaceutiques – revient à la dépecer de sa substance, et rouvre une page sombre de notre histoire que sont le darwinisme social et ses expérimentations génétiques… Un reductio ad hitlerum nécessaire, à plus forte raison que la biopsychiatrie puise ses origines dans le Troisième Reich exilé aux États-Unis avant le procès de Nuremberg : en effet, la pensée nazie a été exportée en Amérique dans le plus grand des secrets, puis a été exploitée par les hautes instances étatiques, ces dernières étant par ailleurs à l’origine de la création du DSM qui aujourd’hui fait fureur dans le monde et ne cesse de répertorier toujours plus de troubles, de sorte à ce que tout sujet dérangeant soit contenable (pour un « oui » ou pour un « non »). Mais c’est là un autre sujet.
Précisément, ce qui nous intéresse sont les différents milieux qui jalonnent le parcours d’intégration du patient au sein de la société, donc son chemin vers l’accomplissement selon la pyramide de Maslow. De ce fait, dans quelle mesure et en quoi une approche transversale du modèle écologique de Brofenbrenner peut-elle constituer une clé de compréhension de la notion de rétablissement ? Et comment pouvons-nous établir un rapprochement d’avec le modèle CHIME (Connectedness, Hope, Identity, Meaning of life, and Empowerment) ?
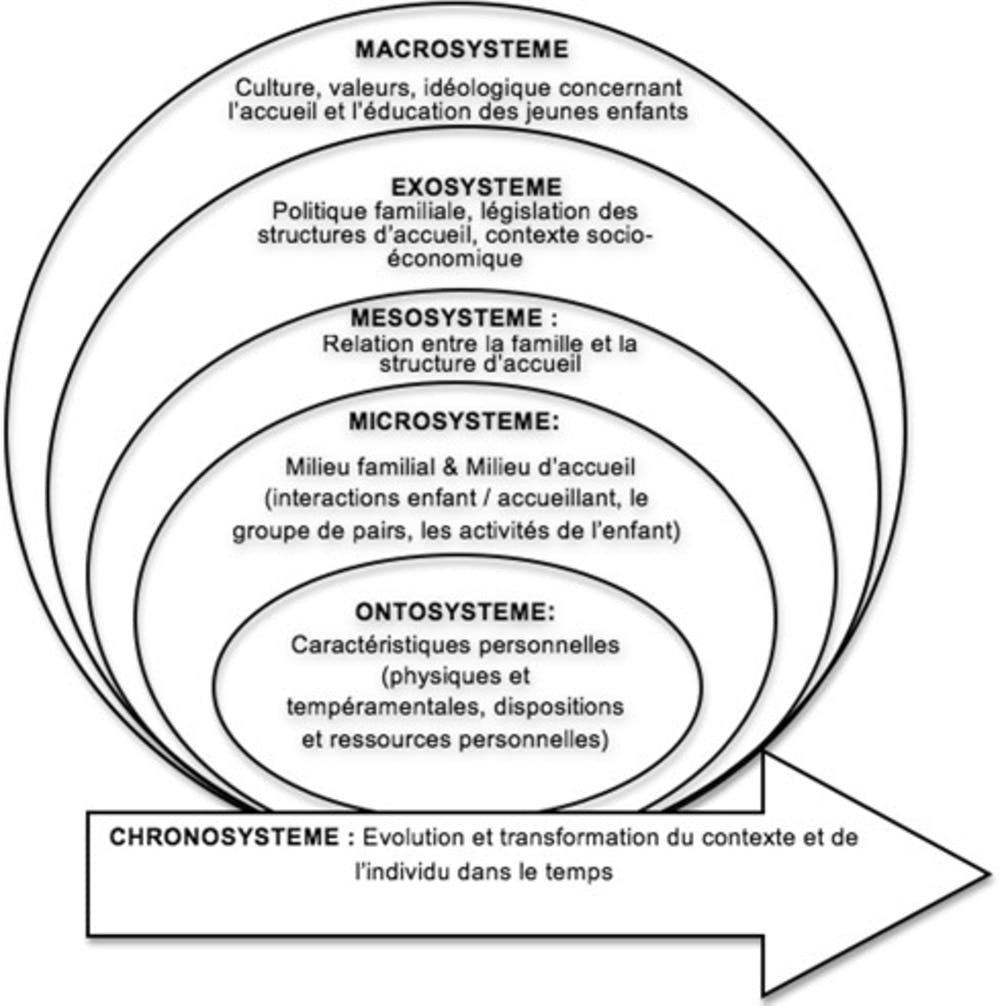
Selon Bronfenbrenner, le développement d’un individu s’opère grâce à l’interaction de plusieurs systèmes. Nous verrons donc dans un premier temps l’ontosystème et le microsystème, c’est-à-dire d’une part l’individu et ses caractéristiques propres, et d’autre part les milieux régulièrement fréquentés par celui-ci. Nous poursuivrons ensuite sur le mésosytème et l’exosystème, en l’occurrence les interactions entre les différents microsystèmes d’une part, et toutes les structures sociales qui organisent les autres systèmes. Enfin, nous terminerons par le macrosystème et le chronosystème : d’un côté les croyances, valeurs et culture de l’individu ; de l’autre le contexte historique dans lequel il évolue depuis sa naissance.
1. De l’ontosystème au microsystème
L’ontosystème s’érige sur la base de l’épigénétique de l’individu, et peut être associé aux premières années de sa vie. Sous l’angle des deux topiques freudiennes, cela pourrait correspondre au Ça (les pulsions) et à l’Inconscient. Sous celui de la Pyramide de Maslow, cela pourrait être rapporté au besoin physiologique (faim, soif, repos…). À un niveau plus subtile ou élaboré, cela pourrait s’apparenter à l’ancrage, qui est pragmatisme : cela relève de « la capacité à se connecter à la Terre, à se sentir appartenir à cette planète et y prendre place en toute sécurité » (Teyssedre M. L., 2017). Cette matrice est étroitement liée à l’approche biomédicale.
Le microsystème, quant à lui, est censé répondre à un besoin de sécurité si l’on considère l’angle de vue de Maslow. Dans cette perspective, le soutien des pairs, le respect et la mobilisation des forces non plus innées mais acquises (par la culture : éducation et centres d’intérêts) est indispensable. Au niveau de la prise en charge, cette matrice correspond à l’approche psychosociale.
1.1 L’ontosystème
1.1.1 Un corps sain pour un esprit sain
La santé physique a une importance primordiale : l’alimentation, le sommeil, le bien-être corporel, l’oxygénation, et le confort sensitif (son, vision, odeur, goût, textures et textiles). Une bonne hygiène de vie permet de favoriser l’homéostasie (l’équilibre des fonctions organiques) ; c’est d’autant plus vrai chez les patients traités, en raison d’un éventuel syndrome métabolique : inquiétante hausse des triglycérides, du cholestérol (LDL) et du risque de diabète.
L’une des premières conditions qui favorisent le rétablissement, donc, c’est une alimentation saine : chrononutrition en temps normal, régime crétois en cas de syndrome métabolique, et compléments alimentaires si besoin. L’application de ces recommandations permet de maintenir, d’instaurer ou de restaurer un bon équilibre : acido-basique, du microbiote intestinal, glycémique et lipidique.
Il faut également respecter son cycle de sommeil : rythme circadien ou horloge biologique. Cela permet à l’organisme de réguler ses fonctions métaboliques, ce qui a un effet positif sur le neurofonctionnement, tout comme l’activité physique : éviter de prendre l’ascenseur quand on peut prendre les escaliers – ou de se déplacer en voiture ou en bus quand on peut marcher – permet d’oxygéner l’organisme, et donc, le cerveau. Au mieux, la pratique d’un sport permet en plus de générer une sécrétion d’endorphine : l’hormone du bien-être. L’être humain a besoin de bouger pour explorer le monde : il ne faut pas que l’empire de la technique se substitue à cette vocation naturelle.
Par ailleurs, le lieu d’habitation doit rester propre et être qualitatif en matière de confort : hygiène (donc nettoyage), insonorisation, luminosité, aération, vaisselle variée (pour une alimentation variée), textiles en coton… Car notre « maison » est comme une seconde peau : il est important d’en prendre soin. Se sentir bien dans son logement, c’est se sentir bien dans sa peau. De plus, le rangement a des vertus thérapeutiques : mettre de l’ordre autour de soi permet de mettre de l’ordre en soi.
En parallèle, il est indispensable que le patient bénéficie d’un bilan somatique semestriel (analyses sanguines régulières, constantes, etc.), notamment afin de mesurer les effets iatrogènes et secondaires d’un traitement allopathique. Il doit également y avoir un contrôle par rapport aux éventuelles addictions : alcool, tabac, cannabis… Qu’elles soient établies ou compensatoires d’un médicament psychotrope inapproprié. Le suivi doit aussi se conjuguer à des techniques de bien-être (95 % des maladies sont d’origine psychosomatique) : réflexologie, sophrologie, méditation de pleine conscience…
Toutes ces recommandations ne sont pas toujours faciles à appliquer : il est nécessaire de prendre son temps et d’être indulgent avec soi-même. Sur cet aspect – comme sur de nombreux autres –, le Case Management est pertinent : il s’agit de prendre en compte la singularité génétique et environnementale du patient. Cette innovation en santé mentale consiste en l’établissement d’un protocole de soins personnalisés. Hors de cette approche centrée sur le patient, il y a le risque – bien réel – de la généralisation de la prescription de médicaments dits « à spectre large », par exemple. Car, un traitement peut convenir à l’un et non à l’autre : nous sommes tous différents.
1.1.2 Les moyens pour la fin
Si la santé physique a une importance primordiale, les aides sociales et la qualité de la prise en charge également. Car, comment atteindre la fin sans en avoir les moyens ? Pour cela, il est nécessaire d’informer le patient sur les aides (par exemple, l’AAH) et thérapies diverses existantes (médecine non conventionnelle, dite « alternative » ou « parallèle » plutôt que complémentaire) ; cela s’inscrit dans la logique d’une bientraitance institutionnelle, politique et sociale : « un rétablissement significatif est impossible pour beaucoup d’entre nous en raison des conditions sociales et économiques intolérables » (Recovery in the Bin) ; mais encore : « on juge du degré de civilisation d’une société à la manière dont elle traite ses fous » (Lucien Bonnafé).
En effet, si les gènes ont leur importance, l’épi- (c’est-à-dire l’environnement) aussi : un environnement adéquat favorise une expression plus vertueuse des chromosomes. Pour mesurer l’effet de l’environnement sur le cerveau, il suffit de dresser le lourd constat de l’isolement social : la neurocognition s’effectue grâce aux liens que nous entretenons avec nos congénères (en parole ou en pensée) ; l’isolement social a pour effet d’atrophier l’encéphale… C’est pourquoi il est si important d’évaluer le degré d’interaction sociale du patient, tout en veillant à ce que ses rapports avec les autres ne soient pas non plus dommageables. Ce qui nous amène à parler du microsystème : famille, foyer, école, hôpital, travail, cercle amical, relation de couple, réseaux sociaux, sans oublier les EHPAD.
En effet, si le patient doit faire l’effort d’aller-vers, l’équipe médicale doit veiller à ce que ces différents milieux sociaux respectent son besoin de sécurité : fiabilité, intégrité, respect, honnêteté, confidentialité, paix, protection, réconfort, amour ; mais aussi bientraitance, bienveillance, écoute, observance des droits, accompagnement de qualité, et accessibilité de l’information. Après la santé physique, donc, ce sont les rapports sociaux qui définissent le parcours de rétablissement. Dans cette mesure, les facteurs soutien des pairs et forces jouent un rôle majeur.
1.2 Le microsystème
1.2.1 Un bon chez soi d’abord
La famille nucléaire (rapprochée) participe de manière décisive à la structuration du Moi (deuxième instance de la seconde topique freudienne), c’est-à-dire qu’elle façonne la structure de personnalité de l’individu ; et si ce n’est pas la famille (génétique ou adoptive), c’est le foyer de l’ASE (Aide Sociale à l’Enfance). Le Moi est constitutif d’un bon établissement, avant de parler de tout rétablissement en santé mentale : la sécurité affective est le mot d’ordre.
Ce sur quoi doit donc se concentrer l’équipe médicale de prime abord, ce sont les rapports familiaux (ou éducatifs dans le cas d’une prise en charge de l’ASE) : il faut veiller à ce que le patient ne soit pas l’objet d’un ou de parents (ou d’éducateurs) maltraitants, pervers narcissiques ou toxiques ; le protéger de la violence morale, verbale, physique et sexuelle. Aussi le patient ne doit-il pas être témoin de violences conjugales. S’il est en proie à un milieu familial ou éducatif malsain ou pervers, je réitère qu’il est impératif de l’en extraire ; car autrement, le travail de l’équipe médicale ne sert strictement à rien : traiter les symptômes sans traiter le facteur environnemental (facteur déclencheur voire cause racine), dans ce cas de figure, est digne d’une persécution réelle ! En effet, comment peut-on s’étonner d’un syndrome de persécution à posteriori ? Il s’agit là d’une double-peine : entre assistance et non-assistance à personne en danger, ou comment l’institution psychiatrique peut prendre des dimensions perverses au sein des familles dites « dysfonctionnelles » ; mais encore, du droit de la santé au droit à la santé : la contrainte (HDT, HO…) ne doit en aucun cas servir une logique punitive, car cela n’est pas conforme au Serment d’Hippocrate, c’est-à-dire au soin, qui ne peut tergiverser par rapport à sa noble vocation, au risque d’incarner un serment d’hypocrite. Sans intention de tronquer le Serment d’Hippocrate, voici deux extraits du texte original :
« je m’abstiendrai de tout mal et de toute injustice »
« Dans quelque maison que j’entre, j’y entrerai pour l’utilité des malades »
(Traduction attribuée à Émile Littré, 1819-1861)
De nos jours, en France, c’est au Serment du Conseil de l’Ordre des médecins (sans portée juridique) auquel les psychiatres doivent allégeance, dont voici deux mentions :
« Mon premier souci sera de rétablir, de préserver ou de promouvoir la santé dans tous ses éléments, physiques et mentaux, individuels et sociaux. »
« Je respecterai toutes les personnes, leur autonomie et leur volonté, sans aucune discrimination selon leur état ou leurs convictions. J’interviendrai pour les protéger si elles sont affaiblies, vulnérables ou menacées dans leur intégrité ou leur dignité. Même sous la contrainte, je ne ferai pas usage de mes connaissances contre les lois de l’humanité. »
(Serment du Conseil de l’Ordre des médecins, 2012)
Cela n’est bien évidemment pas uniquement valable pour les personnes mineures, mais également pour les personnes majeures, et les jeunes adultes en particulier, car les troubles se déclarent généralement au sortir de l’adolescence (période charnière), entre autres en raison de la crise d’opposition qui a cours durant cette étape de développement de l’individualité, que l’on pourrait assimiler au processus d’individuation décrit par Carl Gustav Jung, ainsi qu’à celui de désintégration positive théorisé par Kazimierz Dabrowski.
Au-delà d’une lourde maltraitance familiale ou institutionnelle, l’opposition persistante peut se justifier par les tentatives de reproduction sociale des parents (pression familiale) : Pierre Bourdieu a été très explicite sur la question. Les revendications légitimes du jeune adulte sont bien trop souvent cataloguées d’insolence, alors même qu’il n’est plus question d’éducation à proprement parler : certains parents abusent de l’hébergement à titre gratuit qu’ils offrent à leur enfant majeur, affirmant leur droit de résidence ou de propriété. Ainsi s’opère un abus de pouvoir insidieux, par envie et/ou jalousie, dans l’intérêt d’une malédiction transgénérationnelle des frustrations. « Réactionnellement, ce que les neuroscientifiques appellent la réponse combat-fuite (qui se distingue de la réponse de relaxation et qui est propre à la peur) s’impose face à la famille (foyer anxiogène insécurisant) puis face aux professionnels de santé (artisans du traumatisme) » (Cabanes A., 2024 – non soumis à droits d’auteur).
Il n’est pas rare que certains parents aillent même jusqu’à pénétrer dans l’espace intime de leur enfant, quand bien même l’hygiène est au rendez-vous ; or si la chambre (ou le logement « généreusement légué ») – sanctuaire et jardin secret – n’est pas respectée, si donc elle fait l’objet d’intrusions et/ou de perquisitions par les parents, la « seconde peau » dont nous avons parlé antérieurement (composante de l’ontosystème) est entravée, ce qui peut rendre très irritable… Dans ces conditions peuvent naître les prémisses d’un trouble psychique par désappropriation du lieu de vie et, in fine, de soi-même ; on peut alors voir se manifester une dépersonnalisation et/ou une déréalisation : l’expression d’un sentiment d’étrangeté, car l’individu est rendu étranger à lui-même. À défaut de pouvoir sanctifier son espace vital, on trébuche dans son espace mental… C’est pourquoi les professionnels de santé doivent prendre toute la mesure du contexte familial et, en cas d’abus, faire appel aux dispositifs existants (ou à l’État-providence) : protection de l’enfance et de l’adolescence (ASE), CHU (Centre d’Hébergement d’Urgence), maison de repos (dans l’attente d’un logement ou d’une thérapie familiale), CPH (Centre d’Hébergement Provisoire), FJT (Foyer de Jeunes Travailleurs/adultes/étudiants), CROUS (bourse et logement étudiant), ACT (Appartement de Coordination Thérapeutique), Un Chez Soi d’Abord (association)…
À l’école, c’est par rapport au harcèlement qu’il faut être vigilant, autant in situ que sur les réseaux sociaux : de nombreux cas de suicides ont été relatés en raison du cyberharcèlement, prolongement d’une hostilité ambiante en milieu scolaire. Des efforts ont été entrepris pour cadrer les nouvelles technologies sur le plan juridique, mais il faut rester à l’affût de toute agression numérique. Si le patient mineur ou adulte est victime de discriminations, violences physiques et/ou sexuelles, il doit pouvoir en faire état lors des entretiens médicaux et auprès des forces de l’ordre sans que son discours soit minimisé, négligé voire tourné en dérision du fait de sa fragilité psychique. Cela est également de rigueur en ce qui concerne le milieu familial. Rappelons que les troubles psychiques ne sont pas criminogènes : statistiquement, les personnes perturbées sur ce plan sont plus souvent victimes qu’agresseurs ; ne pas prendre en compte cette réalité les rend victimes à deux niveaux : social et médical. Il est nécessaire de faire le distinguo entre sociopathie et psychopathie d’une part, et fragilité psychique d’autre part. Le comble, c’est que dans une situation d’abus, c’est plus souvent la personne psychiquement vulnérable qui est pointée du doigt que le manipulateur discret.
Dans la continuité de l’école, il y a le milieu professionnel. Là encore, il faut prêter attention aux signes de harcèlement, et aux éventuels schémas répétitifs… À titre d’information, parmi les agissements hostiles, on répertorie : atteinte aux conditions de travail, isolement et refus de communication, atteinte à la dignité, et violence verbale/physique/sexuelle.
Il y a parallèlement tout un travail de déstigmatisation et d’inclusion à réaliser. Par ailleurs, l’employeur doit offrir au salarié en situation de handicap (avec RQTH) une réelle sécurité de l’emploi, et mettre un point d’honneur au respect du délai de la visite médicale d’embauche, de manière à ce que la médecine du travail puisse agir dans le sens d’un aménagement de poste si besoin. La qualité de vie au travail (QVT) et les risques psychosociaux (RPS) font partie des facteurs déterminants de la santé mentale et du rétablissement, et dépendent de la volonté politique en la matière. Les équipes médicales doivent donc œuvrer – là encore – en connaissance de cause : élargir leur analyse aux conditions de travail, de sorte à réduire le risque de burn-out (surmenage), de bore-out (ennui), de brown-out (perte de sens), mais aussi de cope-out (épuisement d’adaptation). Les entreprises adaptées peuvent être une solution dans ces situations.
Le respect de la Déclaration universelle des droits de l’Homme est une condition inflexible de l’établissement, puis du rétablissement : « chacun peut se prévaloir de tous les droits et de toutes les libertés proclamés dans la présente Déclaration, sans distinction aucune, notamment de race, de couleur, de sexe, de langue, de religion, d’opinion politique ou de toute autre opinion, d’origine nationale ou sociale, de fortune, de naissance ou de toute autre situation » (Déclaration universelle des droits de l’homme, 1948). Boris Cyrulnik signale, quant à lui, que « la violence verbale est plus grave qu’on ne le croyait […] Insulter tous les jours un enfant, c’est abîmer son cerveau ».
1.2.2 Les douze travaux
En dépit des risques réels évoqués précédemment, le patient doit malgré tout faire des efforts pour sortir la tête hors de l’eau : cultiver ses loisirs et nouer des liens. Il doit devenir acteur de sa vie, enclencher une sociodynamique positive, une forme de remédiation cognitive « in vivo » (en société) en parallèle de la prise en charge « in vitro » (derrière les baies vitrées des établissements de soins), c’est-à-dire élargir la thérapie par son intégration dans le monde ordinaire, hors les murs.
Pour ce faire, il doit apprendre à distinguer une véritable amitié d’un abus de faiblesse ou de confiance : une amitié sincère d’une amitié toxique. Il ne doit pas rejouer les éventuels jeux psychologiques de ses schémas familiaux en s’érigeant « sauveur » d’un ami en situation de précarité financière et/ou psychique, ou en se revendiquant « victime » auprès d’un autre en désavouant ses propres ressources dans une dépendance et une anxiété débordantes, voire en s’incarnant « persécuteur » dans un élan désespéré de contrôle sur la vie… Dans le triangle de Karpman, ces rôles sont interchangeables :
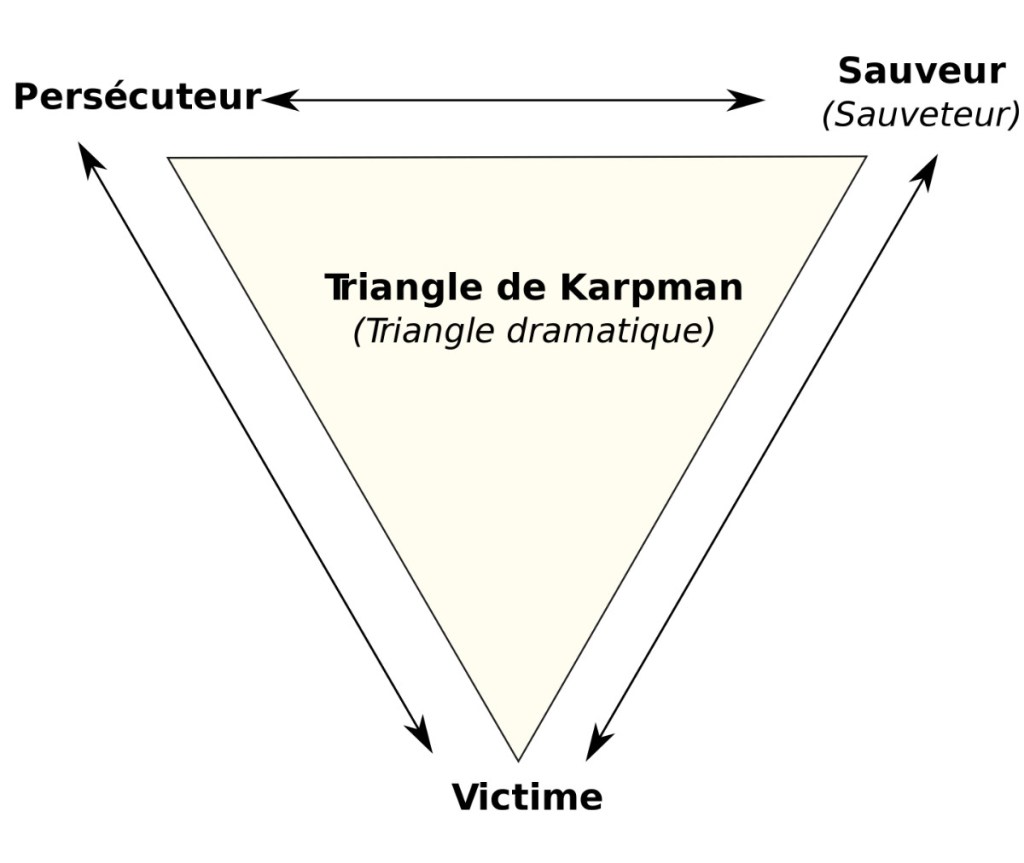
Il est admis que nous avons tendance à reproduire ce que nous avons vécu, et il est courant que l’histoire se répète. Tout l’enjeu est donc de sortir d’un cercle vicieux comme celui-ci ou comme un autre. Cela est également vrai en ce qui concerne les relations de couple : il ne faut guère se laisser entraîner dans les filets d’un pervers narcissique (homme ou femme, cisgenre ou intersexe), et identifier ses propres failles. Fuir le problème est inutile : mieux vaut l’affronter. Toutefois, dans certains cas, il est nécessaire de prendre ses jambes à son cou.
Il existe des thérapies pouvant aider à prendre la bonne décision, en particulier la thérapie des schémas de Jeffrey Young. Une fois le travail sur soi effectué, l’on peut bénéficier d’amitiés de valeur favorisant l’équilibre mental et donc, le rétablissement : nouer des liens solides permet de se repérer en tant qu’individu au sein de la société ; cela nous apprend aussi à profiter de la vie tel un épicurien et à renouer avec le sens commun. Par ailleurs, l’entonnoir de la décompensation présente l’avantage de distinguer les amitiés fidèles des amitiés volages. La relation que l’on tisse avec le monde nous en apprend toujours plus à son propos. C’est une manière de garder les pieds sur Terre et de ne pas perdre le nord.
Les loisirs, de leur côté, contribuent tout autant à la remédiation cognitive. Il est important de se cultiver à bon escient, par exemple via la littératie en santé mentale, tout autant que de s’exprimer au travers d’une pratique artistique. Le processus créatif fait naître l’action et draine les émotions. Le sport, quant à lui (nous l’avons vu) oxygène le cerveau, en plus de réduire les risques cardiovasculaires.
La diversification des loisirs en période de convalescence favorise l’équilibre (celui dont il est question) via la dynamisation des circuits neuronaux : le triptyque assimilation-oxygénation-production est essentiel à la stabilité qui précède le rétablissement, l’assimilation correspondant au fait de se cultiver (cinéma, musée, bibliothèque, théâtre, concert, spectacle, conférence), l’oxygénation à l’activité physique, et la production à la création. Ce cycle est un cercle vertueux. Il ne faut pas hésiter à faire appel à un coach afin de se motiver en ce sens.
Enfin, rappelons que le numérique est une véritable épée de Damoclès pour le patient à cause des trolls, du cyberharcèlement, ainsi que de l’IA, cette dernière pouvant parfois lancer des défis ordaliques voire inciter au suicide…
En guise de conclusion, comme l’a si bien dit Boris Cyrulnik dans sa MasterClass portant sur la résilience : « le plus sûr moyen de ne pas s’en sortir, c’est la solitude ».
2. Du mésosystème à l’exosystème
Si l’on reprend les deux topiques freudiennes, le mésosystème solliciterait les instances du Moi (la personnalité) et du Préconscient (ce qui demande à être conscientisé). Et si l’on superpose à nouveau la Pyramide de Maslow à la représentation diagrammatique du modèle de Bronfenbrenner, l’on s’aperçoit de la correspondance avec le besoin d’appartenance (être aimé, écouté, compris, estimé des autres, faire partie d’un groupe, avoir un statut). Sur le plan psychospirituel, l’on pourrait associer cela au centrage, c’est-à-dire au fait de « mettre son attention sur son centre de gravité » (Teyssedre M. L., 2017). Pour bien faire, il est important d’étendre son réseau relationnel ou simplement d’en prendre soin ; mais également de se nourrir sainement sur le plan culturel. C’est à un tel niveau d’interaction que peut commencer à s’élaborer – lentement mais sûrement – un projet professionnel solide, sur la base de ce qui doit être entrepris pour le mener à son terme. Avant donc de parler d’un empowerment socioculturel, je vais parler d’un empowerment neuropsychique.
En ce qui concerne l’exosystème, celui-ci renvoie à la notion de hiérarchie institutionnelle. Sous l’angle de la Pyramide de Maslow, il peut être associé au besoin d’estime (sentiment d’être utile et d’avoir de la valeur, conserver son identité), et donc, indirectement, au concept de persona (Jung) ou encore de faux-self (Winnicott), raison pour laquelle il s’agit d’une strate charnière (dirait-on) et où il est si important de s’ouvrir aux multiples chemins qui s’offrent à nous (pas seulement les sentiers battus), ainsi que d’affirmer sa dignité en défendant par exemple le statut d’usager plutôt que de patient. C’est à ce niveau que l’empowerment prend tout son sens, et où l’orientation professionnelle se dessine sérieusement, depuis le sens du devoir du mésosystème au sens du pouvoir de l’exosystème : l’autonomie prend forme.
2.1 Le mésosystème
2.1.1 Des droits…
La démarche d’intégration du patient au sein de la société ne peut s’effectuer sans le recours à un changement des mentalités du bas vers le haut et du haut vers le bas, c’est-à-dire du microsystème à l’exosystème et inversement (simultanément) : de l’effort d’intégration et de dévoilement du patient à la décriminalisation des troubles psychiques dans les médias. En effet, cela ne peut guère s’effectuer que dans un seul sens : il s’agit d’une rencontre et d’une redécouverte. La culture du rétablissement y contribue largement, à savoir le festival Pop & Psy, entre autres. Les groupes de parole usagers only (entraide mutuelle) consolide cette culture, et la présence des médiateurs de santé-pairs sur le terrain est aussi un atout majeur. Sur ce plan, le milieu associatif fait un travail formidable. D’ailleurs, la fréquentation par les patients d’associations tournées vers la vie de la cité (comme les GEM : Groupes d’Entraide Mutuelle) ainsi que les clubs en tout genre (dont le Clubhouse), participe au processus de réhabilitation psychosociale. La bonne volonté du patient y occupe une place centrale.
Néanmoins, comme l’a si bien formulé le philosophe Manuel, « il y a des choses qui dépendent de nous, et d’autres qui ne dépendent pas de nous » et ce, malgré toute la bonne volonté du patient, aussi bien dans l’observance du traitement que dans l’alliance thérapeutique. Parmi ces choses indépendantes de notre volonté : la juste considération des facteurs environnementaux et l’évaluation du rapport bénéfice-risque de la prise en charge. Dans ces dispositions, la désignation d’une personne de confiance est essentielle, tout comme l’élaboration de DAI (Directives Anticipées Incitatives). Pour ce faire, le patient doit pouvoir accéder à l’information, via notamment des prospectus sur présentoir, ainsi que le rappel de ses droits par les professionnels de santé, ce qui va de pair avec le respect de la période d’observation (clinique) sans intervention allopathique prématurée avant examen du JLD (Juge des Libertés et de la Détention) en compagnie d’un avocat : il faut que le patient puisse s’exprimer tel quel, sans salivation excessive, sans mâchoire tendue, sans contracture, sans parasitage psychotropique exogène, auquel cas le juge ne saurait faire preuve de pertinence dans l’évaluation du jugement éclairé du patient. En parallèle, la question du péril imminent se pose. Le sujet représente-t-il un danger pour lui-même et/ou pour les autres ? Son état est-il invalidant ? Est-il fermé à la discussion ? Si oui, alors l’hospitalisation est de rigueur ; si non, elle n’est pas légitime, même si le psychiatre défend le contraire.
Par ailleurs, le médecin se doit de veiller à la prévention des violences familiales, d’appliquer le principe de précaution qui en découle et de prendre les mesures qui s’imposent le cas échéant. Car si le patient se confie en toute confiance au psychiatre officiant (non forcément efficient), la suite donnée à une telle affaire ne dépend pas du patient, notamment du fait du trouble suspecté censé – en général – entravé son jugement éclairé.
En somme, le point de vue de Patricia Deegan par rapport « aux effets de la pauvreté, d’être un citoyen de seconde zone, de la stigmatisation intériorisée, des mauvais traitements et traumas subis, […] et des effets, destructeurs pour l’esprit, du système psychiatrique » (Deegan P., 1996), est de première importance.
2.1.2 …Et des devoirs
Si le patient a des droits et revendications légitimes, il a également des devoirs. D’abord, celui d’avoir la volonté de changer vers un mieux : « n’attends pas que les événements arrivent comme tu le souhaites » (Épictète) ; il ne doit pas partir du principe que la psychiatrie lui a enlevé tout pouvoir d’agir. Malgré l’apathie ou l’émoussement affectif parfois provoqué par le traitement, il doit faire l’effort d’aller de l’avant. Néanmoins, s’il a subi de la maltraitance psychiatrique, il est vrai qu’il lui sera plus difficile de se relever, auquel cas la présence d’un médiateur de santé-pair ne pourra lui être que bénéfique, à condition qu’il n’y voit pas un affront… Car en effet, il arrive parfois que des patients se sentent défiés par l’embauche d’un MSP ; c’est pourquoi l’adoption d’une posture adéquate en poste est indispensable. Cela sera d’autant plus bénéfique au patient si le MSP aura lui-même vécu la contention et l’isolement, car ainsi le patient pourra s’identifier au MSP dans son devenir, tout en s’inspirant du savoir expérientiel de ce survivant de la psychiatrie. En effet, « ce qui ne me tue pas me rend plus fort » (Nietzsche).
Hors les murs, c’est l’action du patient qui amorce en partie son processus de rétablissement, souvent associé à un processus de résilience. Le patient a donc le devoir de s’instruire, de prendre sa vie en main, de construire son avenir, de préparer son insertion ou sa réinsertion professionnelle. Car travailler, c’est favoriser la résilience. Des structures existent pour cela : SAVS (Services d’Accompagnement à la Vie Sociale), Mission locale, Cap emploi, France Travail… Aussi, pour mettre le pied à l’étrier, il peut s’engager dans un bénévolat ; cela lui permettra également de valoriser son curriculum vitæ.
De même, l’usager doit s’efforcer de nouer des liens avec ses semblables : pour moins ruminer, il faut développer son empathie (« Je est un autre », citation d’Arthur Rimbaud). Pour ce faire, il doit avoir le courage d’aller vers un « décentrement de soi pour explorer le monde mental d’un autre » (Cyrulnik B., MasterClass), c’est-à-dire de sortir de sa zone de confort. À posteriori, il découvrira peut-être que sa zone de confort était en réalité une zone d’inconfort. D’autre part, considérer l’autre dans son altérité aide non seulement à mieux se positionner en société, mais aussi à identifier sa singularité : l’individu fait partie d’un tout ; autrement dit, comme le formule si bien l’artiste Kalune, « nous ne sommes qu’une infime partie d’un grand tout ». Ainsi, la notion de rétablissement rejoint celle de panthéisme social : « l’homme n’est pas un empire dans un empire » (Spinoza).
En somme, l’usager doit donc provoquer le changement ; cela contribue notamment à structurer le Moi. Et, pour moins en subir la tension sous-jacente, il faut qu’il tende vers une meilleure version de lui-même dans une philosophie de la perfectibilité. La démarche entamée, son parcours de résilience lui permettra de ne pas répéter les schémas familiaux, ce qui renforce le travail sur soi effectué à l’échelle du microsystème.
Toutefois, on sait que la temporalité du soin pose parfois problème dans le processus de rétablissement. Souvent, on cherche à rattraper le temps perdu, à courir après la vie, à se comparer aux autres dans une culture du sprint. Il est donc capital – en premier lieu – de réapprendre à prendre son temps, de ne pas mettre la charrue avant les bœufs, de ne pas se culpabiliser de son affection longue durée (par exemple). À chaque jour suffit sa peine : memento mori (« souviens-toi que tu vas mourir ») certes, mais carpe diem (« cueille le jour [présent] », Horace), autant que cela se peut.
2.2 L’exosystème
2.2.1 Poussière de l’œil
Au cours du processus de rétablissement, le patient peut avoir tendance à se comparer aux autres, ce qui génère de la tension. Et, s’il souffre d’un trouble de stress post-traumatique (TSPT), il y a un risque d’excès compensateur, d’excès de fierté, et d’excès de revendication. En effet, dans cette configuration, dès qu’on commence à acquérir de l’estime de soi, une hyperactivité plurielle peut surgir : c’est l’excès compensateur. On « brûle la vie par les deux bouts », la « croque à pleines dents », probablement suivant un besoin de redécouvrir le monde. L’excès de fierté, quant à lui, peut naître d’une honte historiographique personnelle en lien avec la psychiatrisation et d’éventuels troubles à l’ordre public impulsés par une déstabilisation psychique. Cela n’est bien évidemment pas sans rapport avec la stigmatisation ainsi que l’autostigmatisation. Enfin, l’excès de revendication apparaît en raison de la précarité de la confiance en soi ; mais on peut aussi l’associer à la précarité du soin : sous-effectifs, manque de lits, désertification médicale, manque de moyens… Ce qui accentue les pratiques déshumanisantes et donc, l’émergence de traumatismes. Dans ce contexte, une analyse de fond des mécanismes qui sous-tendent le système psychiatrique serait avisée.
Quoi qu’il en soit, l’usager ne doit pas se résoudre à regarder dans l’assiette du voisin, car l’herbe n’y est pas toujours plus verte… D’autre part, l’ego est un écueil : il ne faut pas s’en remettre au culte de la performance et de la personnalité. L’effort d’adaptation ne doit pas non plus prendre la forme d’un coping à l’excès. Mieux vaut plutôt redéfinir sa trajectoire de vie par rapport à la réalité humaine et matérielle : la neuroplastication a l’avantage de favoriser la neuroplasticité en ce sens. De même, un insight de la cause racine des symptômes via une plongée dans les eaux profondes de l’inconscient y contribue tout autant, si ce n’est plus. Cela revient à parler d’un nécessaire processus de conscientisation, auquel la littératie en santé mentale participe, laquelle contribue d’ailleurs à la confiance en soi : « c’est phrase après phrase que l’on construit l’estime de soi » (Cyrulnik B., MasterClass).
2.2.2 Poussière d’étoile
L’usager doit prendre conscience des multiples chemins qui s’offrent à lui malgré le brouillard apparent. À ce stade, l’empowerment prend toute sa place : l’usager entrevoit ce qu’il peut faire sur le plan estudiantin et/ou professionnel. Pour cela, l’horizontalité du soin est de rigueur : cette disposition favorise l’estime de soi. Lors d’une journée de formation professionnelle (sur le thème de la réhabilitation psychosociale) à laquelle j’ai assistée, un intervenant a dit : « ils savent mieux que nous ce qu’ils vivent » ; cela rejoint la revendication suivante : « rien qui nous concerne sans nous », ou « rien sur nous sans nous ».
Par ailleurs, il faut un aller-vers réciproque, ou comme le formule Boris Cyrulnik : « dans un monde pervers, il n’y a pas d’altérité, il n’y a pas d’autre ». La Mad Pride est née dans cette intention de redonner toute sa valeur à la différence. Et, comme le précise Patricia Deegan : « Le but du processus de rétablissement n’est pas de devenir normal ; le but est d’accomplir notre vocation humaine à devenir plus profondément, plus totalement humain. » (Deegan P, 1996). Les concepts machinistes, la déshumanisation, la technocratie du soin, le fonctionnalisme… Tout cela n’a pas sa place dans un juste rétablissement.
3. Du macrosystème au chronosystème
Le macrosystème, du point de vue des deux topiques freudiennes, correspondrait au Surmoi (sens moral) et au rayonnement de la conscience (sous-tendu par le principe de réalité) : sa présence au monde (le Dasein d’Heidegger, c’est-à-dire l’être-là), l’expression de sa singularité au sein d’un ensemble. Dans l’échelle de la Pyramide de Maslow, le macrosystème se rapporterait au besoin d’accomplissement (développer ses connaissances, ses valeurs), d’où l’importance du facteur espoir et des dispositifs d’inclusion : la possibilité de concrétiser ses rêves les plus fous, c’est-à-dire le vouloir en fonction du pouvoir ainsi que son effet rétroactif (quand on veut, on peut). Il s’agit donc de la longueur d’onde du concept relativement récent de réhabilitation psychosociale. Ici, c’est la capacité d’autodétermination qui prévaut, suivant le degré d’alignement sur le plan psychospirituel : « être aligné, c’est être à l’écoute de son âme, son soi supérieur, son guide intérieur » (Teyssedre M. L., 2017).
Le chronosystème, pour sa part, pourrait se définir comme un continuum espace-temps : il s’agit de l’évolution et de la transformation du contexte et de l’individu dans le temps. Cela comprend la tension philosophique entre déterminisme (causalité complexe, ou rhizomique) et volontarisme (numen : « puissance agissante » selon Cicéron ; « volonté de l’esprit » selon Lucrèce), tout en sachant que la vie, c’est aussi ce que l’on y met. La question de la stabilité prime : entre stimulation (mouvement inspiratoire ou flux) et autonomie (mouvement expiratoire ou reflux), c’est-à-dire entre une mobilisation intelligente de l’air du temps (ou Zeitgeist : esprit ou mentalité du temps présent selon Herder) et le discernement de ce qui est bon pour soi dans un monde en pleine mutation (individualité) ; in fine, entre l’autre (la réalité extérieure) et soi (la réalité intérieure). C’est là que l’on mesure toute l’étendue du rétablissement au sens d’établissement fondé (pléonasme ou philosophie existentialiste, au demeurant : « l’existentialisme est un humanisme », selon Jean-Paul Sartre).
3.1 Le macrosystème
3.1.1 L’erreur est humaine
Les croyances, les valeurs et la culture de l’usager influencent son évolution. À ce niveau de considération, après ce qu’il doit et peut faire, c’est ce qu’il veut faire qui importe. En ce sens, il faut qu’il dépasse ses croyances limitantes, acquiert une pensée positive, alimente une prophétie autoréalisatrice bénéfique, et s’imprègne de la culture du rétablissement. S’il veut être capable de s’autodéterminer, la psychosynthèse de Roberto Assagioli lui sera très utile. La psychosynthèse consiste à s’introspecter/rétrospecter afin de mieux se connaître : c’est le Gnothi seauton de Platon (« connais-toi toi-même »), une prise de recul essentielle, le but n’étant pas de s’assimiler au groupe mais de prendre part à l’effort collectif en s’autoréalisant. En effet, « ce n’est pas un signe de bonne santé mentale que d’être bien adapté à une société malade » (Krishnamurti), c’est pourquoi il ne faut pas tomber dans le piège du coping : dans le cas contraire, on risque de chuter dans un cope-out (épuisement d’adaptation) ; et c’est ce qui mine tout individu qui cherche à s’adapter à une entreprise tournée vers l’économie plutôt que vers l’humain.
La révision des croyances est une condition sine qua non d’un établissement ou rétablissement sain. En effet, nos croyances ainsi que nos pensées créent notre réalité (ressort de la mécanique quantique) : elles nous invitent à voir ou ne pas voir les opportunités qui s’offrent à nous via le filtre de notre attention sélective. Par exemple, si je pense « je n’y arriverai jamais parce que je suis faible », la loi de l’attraction me fera systématiquement me confronter à des portes fermées à double-tour. En revanche, si je reformule cette croyance limitante pour la transformer en croyance positive (« j’y arriverai parce que je suis une force de la nature »), alors toutes les portes s’ouvriront. Il s’agit de la loi rudimentaire de la résonance : l’observateur d’un phénomène module ce même phénomène par le seul biais de son témoignage. Dans le domaine de la recherche, la dialectique entre la science et la spiritualité tend à le démontrer.
Trois citations anachroniques corroborent cette conception : « espérer, c’est démentir l’avenir » (Cioran) ; « changer ses désirs plutôt que l’ordre du monde » (Descartes) ; et « la victoire sur toi-même est la première et la plus glorieuse de toutes les victoires » (Platon). Mais, pour compléter la citation de Descartes, l’on peut relater celle d’Albert Camus : « Pour qu’une pensée change le monde, il faut d’abord qu’elle change la vie de celui qui la porte ». L’accompagnement d’un médiateur de santé-pair peut aider à voir le verre à moitié plein, le positif dans le négatif, ainsi que la partie immergée de l’iceberg : les ressources de l’usager, en somme.
En ce qui concerne l’effet des traumatismes sur les croyances, Boris Cyrulnik dit : « on souffre une première fois du coup qu’on a reçu, puis de la représentation du coup qu’on a reçu », ce qui est très éloquent. Pour y remédier, il n’est pas inutile de faire appel à des techniques de libération émotionnelle : EMDR (Eye Movement Desensitization and Reprocessing : désensibilisation et retraitement par les mouvements oculaires) et EFT (Emotional Freedom Technique…). D’autre part, on peut agir sur la confiance en soi, à condition de changer sa culture (ses croyances et/ou coutumes, cela s’entend).
3.1.2 Un monde à réinventer
Les systèmes économique et politique sont loin d’être parfaits : cela se reflète dans les pratiques des soignants dans des secteurs particulièrement tendus. En effet, « […] ces patients sont rendus responsables de leur maladie, et de sa récidive potentielle ; on comprend donc que les médecins attendent de leurs patients qu’ils soient actifs, entreprenants dans leur guérison et leur prise de traitement, sans jamais se demander quelles sont les conditions économiques et sociales qui peuvent produire de tels patients » (Shema M., 2025). L’on peut ajouter que « l’abstraction objectiviste sur laquelle s’accordent souvent les économistes se retrouve aussi chez les médecins qui semblent ignorer, eux aussi, que le sujet des actes médicaux, comme le sujet des actes économiques, est un homme concret, l’homme réel tel que le fait, en pratique, l’économie (ou la médecine) et non quelque homme abstrait, celui que postule la théorie économique (ou médicale) » (Sayad A., 1999). Je ne pouvais hélas faire l’impasse sur ces deux citations tout à fait pertinentes, malgré la limitation imposée par la législation sur les droits d’auteur.
En dépit de notre nouvelle Grande cause nationale (la santé mentale), la politique libertarienne, le court-termisme et l’individualisme embolisent nos services de psychiatrie. Il ne faut pas céder au discours démagogique… Car sur le terrain, la pénurie de lits dans les hôpitaux déjà existants incite les professionnels de santé à traiter les patients de manière allopathique plutôt que de prendre le temps de panser leurs blessures. Traiter les symptômes plutôt que le fond du problème permet d’aller à l’économie, au détriment de toute une population. « Science sans conscience n’est que ruine de l’âme » (Rabelais), nous le savons pourtant bien…
Si les usagers doivent donc nécessairement aller vers l’intégration, l’État quant à lui doit prendre ses responsabilités. En effet, il ne s’agit pas que d’une simple adaptation de l’usager, mais bien d’une coadaptation : chacun doit y prendre part.
3.2 Le chronosystème
3.2.1 Le sens de l’histoire
La résilience se déroule en trois phases : l’action, la réaction, et la proaction. Mais, il y a une phase que l’on oublie trop fréquemment d’évoquer : la rétroaction. C’est celle qui remanie la mémoire que l’on a de son passé en donnant un sens plus profond à l’expérience négative : un sens positif. Car, c’est en replaçant son expérience dans un ensemble plus large que l’on peut véritablement la transcender. En effet, s’il « n’y a pas de biographie sans souffrance » (Cyrulnik B., MasterClass), l’ouverture sur le monde par – entre autres – la lecture, permet de réécrire son histoire. C’est le propre de la relativisation par la distanciation. Si le recul est conséquent, la représentation mentale de sa ligne de temps (à soi) – contenant les divers événements positifs comme négatifs – peut s’aplanir, de sorte à ce que la distance qui sépare les hauts et les bas soit moindre. De plus, la constatation du chemin parcouru (progrès) contribue de façon significative au rétablissement.
La philothérapie peut nous aider à relativiser la temporalité du rétablissement. Par exemple, selon Héraclite, « on ne peut pas entrer deux fois dans le même fleuve » ; ou encore, selon Kierkegaard, « la vie n’est pas un problème à résoudre, mais une réalité dont il faut faire l’expérience », et « c’est un avantage infini de pouvoir désespérer », en ce sens qu’il s’agit d’une opportunité de réajustement de sa trajectoire de vie qui, si elle avait été menée à son terme, aurait eu des effets dévastateurs. Le désespoir peut donc être un moteur de changement bénéfique, mais ne doit pas non plus perdurer. Aussi, la solution de la facilité n’est jamais la bonne, d’où l’importance de rappeler qu’il faut prendre son temps, « cultiver son jardin » (Voltaire), réfléchir à deux fois avant d’agir ; mais également, apprendre de ses erreurs passées.
Aussi pouvons-nous considérer la souffrance induite par des médicaments psychotropes comme une souffrance parfois plus dure (plus grande) que celle qui nous a conduit à les prendre. En effet, il n’est pas impossible qu’un clou chasse l’autre, de combattre le feu par le feu ou de soigner le mal par le mal… C’est un difficile constat, et un lourd paradoxe, mais cela renferme une vérité laminaire. Ainsi, l’étirement du référentiel de souffrance – par les effets secondaires ou iatrogènes d’un traitement – permettrait de réduire la souffrance à l’origine des troubles. Il ne faut cependant pas tomber dans un sadomasochisme… évidemment. Et le rôle de la psychiatrie n’est pas de torturer !
3.2.2 Un âge d’or ?
La politisation étant une forme d’empowerment, elle participe au rétablissement. D’ailleurs, l’empowerment en soi est politique : c’est un genre de participation à la vie dans la cité (une citoyenneté). Or, de nos jours, la récupération politique et sanitaire du concept d’empowerment n’est qu’un écran de fumée de plus, et rétrograde le vrai pouvoir d’agir des usagers citoyens. Des actes ignominieux sont enrobés par de belles paroles, et la pratique automatisée, par les volutes de la théorie. À force, le concept perd de son sens : le discours citoyen devient langue de bois dans la bouche des politiciens, et l’on pourrait même presque parler de novlangue, comme dans le fabuleux roman d’anticipation de George Orwell (1984).
En effet, comment ne pas penser que nous vivons dans une dictature insidieuse ? D’abord, il y a eu la discipline assénée au corps, au vestimentaire ; un conditionnement des masses ; un harcèlement physique et moral. Ensuite, le contrôle par la politique de la récompense, la logique du moindre mal, le contrôle mental par l’effroi infligé aux populations, le formatage par les nouvelles technologies de l’information ; l’intimidation et la dissuasion, ainsi que la punition. Enfin, la surveillance dénoncée par la culture conspirationniste, cette dernière étant née d’une réaction au contrôle. L’on nous invite à relativiser à l’excès – par un devoir de mémoire – au service du capitalisme néolibéral. C’est un échos à la logique du moindre mal ; une dédramatisation de la situation écologique, politique et sociale actuelle : « c’était pire avant ». Cela consiste donc en un nivellement par le bas sous la grande effigie de l’Histoire, que l’on peut interpréter comme une stratégie oligarco-ploutocratique (des 1 % de la population mondiale).
En effet, l’humiliation et la culpabilisation de la population la ramène à ses plus bas instincts, cantonnant sa réflexion au cerveau des émotions (cerveau limbique), et l’attirant dans les dents d’acier du cerveau de la survie (cerveau reptilien). De ce fait, l’Homme devient « un loup pour l’homme » (Hobbes). L’échelle de conscience de Hawkins illustre bien mon propos :
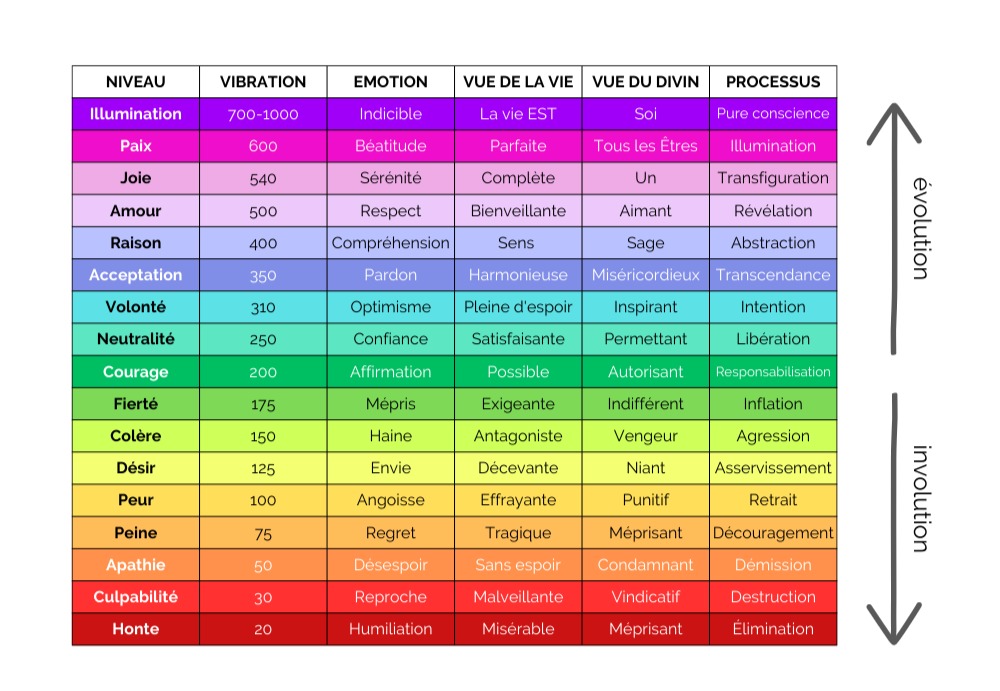
Les pratiques décrites confinent un probable neurocalibrage naturel, non sans rapport avec la théorie de l’évolution de Darwin. L’ajustement transgénérationnel du génome (dans un but adaptatif) a été scientifiquement démontré : l’épigénétique transgénérationnelle n’est donc plus un secret. En ce qui nous regarde, il s’agirait de la modulation du biologique en fonction de l’environnement social, politique et culturel. Quant à savoir si le rapport de proportionnalité entre densité de population et hospitalisations sous contrainte est un indicateur, cela reste à prouver (à ma connaissance).
Du point de vue métahistorique, il ne serait pas étonnant d’assister à la résurgence du mouvement des survivants de la psychiatrie dans l’intérêt d’une liberté en toute sécurité. Au niveau sanitaire, cela aurait comme apport : hospitalité des structures médicales, effort de compréhension des équipes, dialectique entre carte du monde des soignants et celle(s) des soignés, application de l’approche rogérienne, ouverture d’esprit… Le technoscientisme serait confronté à l’épreuve des recherches scientifiques portant sur les phénomènes insoupçonnés de l’opinion public : la question des preuves controversant un paradigme qui a pignon sur rue. Au niveau social, cette résurgence favoriserait une mutation des mentalités, et remettrait la philosophie existentialiste et phénoménologique au goût du jour : révision des valeurs d’après-guerre, remise en question de la boulimie matérialiste des Trente Glorieuses et de leur babyboom, ainsi que de la compensation post-traumatique (effet rebond de la Seconde Guerre Mondiale).
Est-ce à dire qu’un âge d’or est en cours d’élaboration ? Laissons la neurodiversité en décider…
Conclusion
L’émoussement affectif ou autrement dit l’apathie induite par un traitement allopathique peut engendrer un désespoir, un désinvestissement, une abdication, une résignation, une indifférence… On peut alors parler de neuro-neutralisation voire de neuro-traumatisme. La honte et la culpabilité qui en découlent – comme dans le cas d’un psychotraumatisme – pose les jalons d’une situation d’emprise. La peur, elle, favorise l’isolement. Par ailleurs, traiter le(s) symptôme(s) sans traiter la cause est confortable.
Quoi qu’il en soit, le soutien des pairs est un important facteur de rétablissement : il génère de l’espoir, favorise la résilience, encourage une sociabilisation saine, responsabilise l’usager, crée de la pensée positive, et valorise l’empowerment (l’affirmation de soi). Cela donne un sens à l’histoire du patient, pris dans une dynamique plus large ; ce qui, au bout du compte, finit par donner un sens à l’histoire tout court grâce à la participation des usagers de la psychiatrie à la vie de la cité : plus qu’un insight individuel, il s’agit d’un insight collectif. Le « sens de l’histoire » d’Hegel – pour ainsi dire – prend ici tout son sens, de l’inconscient ou de la mémoire collective à l’ascension universelle par la connaissance de soi dans sa condition humaine, ainsi que par les leçons de l’Histoire…
La neutralité favorise la confiance qui rime avec alliance (thérapeutique), laquelle est une coopération encourageant la rédaction de directives anticipées incitatives (DAI) ; ce qui diffère d’une vulgaire obtempération imposée en raison d’une indignation ou d’un déni, laquelle conduit généralement à l’enfer calcairisé des hôpitaux psychiatriques abandonnés à leur sort : surdosage, enfermement, contention, confinement, maltraitance… En raison du désinvestissement de l’État-providence, la Déclaration universelle des droits de l’Homme n’est pas ou ne peut être respectée.
Par ailleurs, si la relation entre l’usager et sa famille n’est pas détendue, alors la relation entre l’usager et la psychiatrie risque de l’être encore moins. De plus, il peut y avoir un fort sentiment d’injustice vis-à-vis des prérequis à la santé mentale.
Pour clore cette dissertation, parlons un peu du tabou qui rode autour des services de santé : celui de la mort. Si nous n’avons pas encore le droit de mourir dignement, au moins pouvons-nous revendiquer notre droit de vivre dignement. Aussi pouvons-nous affirmer notre droit à la liberté : un droit inaliénable. D’un point de vue moral, si nous ne sommes pas responsables de notre vie, au moins pouvons-nous décider de notre mort… Ce serait un juste retour, ou une forme d’empowerment par rapport à l’autoritarisme étatique.
En guise de dernier mot, j’aimerais souligner l’importance de sortir les proches et/ou parents (du patient) de la culpabilité par rapport à leur enfant psychiquement troublé. C’est pourquoi une déstigmatisation – d’une part – et un programme psychopédagogique destiné aux proches et/ou parents – d’autre part – sont si nécessaires…
Bibliographie
Hirigoyen M.-F. (2002). Le harcèlement moral dans la vie professionnelle. Pocket, 132-133.
Bost C. (2022). Surdoués : S’intégrer et s’épanouir dans le monde du travail . Vuibert, 144-145.
Shema M. (2025). La santé est politique : La médecine soigne-t-elle vraiment tout le monde ? Belfond, 107-108.
Pelletier J.-F. (2021). Se rétablir en santé mentale : Fondements et pratiques du rétablissement par la pair-aidance. Elsevier Masson, 20-21.
Py D. (2025). Le guide de ta santé mentale : Toi, ton identité, tes émotions, ton corps, ta relation aux autres, ta vie. Marabout, 42-43, 87, 345.
Gadais, T. (2020). Oubliez ça, vivre sur une île déserte. L’actualité. https://lactualite.com/societe/oubliez-ca-vivre-sur-une-ile-deserte/
Cabanes, A. (2024). Urgence spirituelle. https://revfrance.org/wp-content/uploads/2024/03/Article-Urgence-Spirituelle.pdf
https://www.spiritualista.fr/post/echelle-de-conscience-de-hawkins-4
https://fr.wikipedia.org/wiki/Serment_d%27Hippocrate#cite_note-50
https://www.un.org/fr/universal-declaration-human-rights/
https://fr.wikipedia.org/wiki/Triangle_dramatique
Annexe
Modèle écologique de Bronfenbrenner :
Biopsychiatrie et spiritualité
Table des matières :
Introduction
1. Les états non-ordinaires de conscience
1.1 Classification des expériences extraordinaires répertoriées
1.2 Différence entre émergence spirituelle et crise d’émergence spirituelle
1.3 Diagnostic différentiel entre urgence spirituelle et psychose
2. Le paradigme biopsychiatrique
2.1 Une approche matérialiste
2.2 Le mode de prise en charge
2.3 Le conflit paradigmatique
3. L’acharnement normopathique
3.1 La politique du tourniquet
3.2 L’inquisition capitaliste
3.3 Chronique d’une mort annoncée
Conclusion
Bibliographie
Introduction
Les patients des services de psychiatrie sont un réservoir de richesse au sens noble pour le monde à venir. À l’origine mis à l’écart par leur famille ou la société dans son ensemble – se retrouvant ainsi à l’hôpital –, défrayant tout cadre, parce que « trop ceci » ou « pas assez cela » (parce qu’en définitive trop déviants de la norme), ils ont un potentiel qui a par le passé bien souvent été envié de leurs congénères.
Depuis les années 70, c’est-à-dire approximativement deux décennies après la Seconde Guerre Mondiale, pendant les Trente Glorieuses, dans la foulée du baby-boom, une génération d’enfants toute particulière a vu le jour : des enfants à très haut potentiel créatif. C’est d’ailleurs durant ces années que se démocratise la musique issue du jazz : le rock, entre autres. Ce medium artistique a fait fureur à cette époque ; je pense notamment aux années Woodstock, durant lesquelles un nombre très important de personnes s’est révolté contre la guerre du Vietnam, prônant l’amour et la paix. Au cœur de cette génération, nous retrouvons beaucoup d’artistes virtuoses et inspirés.
Une nouvelle vague est née dans les années 90, dans la continuité du mouvement « peace and love ». C’est aussi dans ces années que s’est accéléré le processus de la mondialisation, avec l’émergence des télécommunications. Cette génération serait dotée d’un très haut potentiel émotionnel, très réceptive au message de ses prédécesseurs. C’est d’ailleurs également durant la décennie qui a précédé notre millénaire qu’on a commencé à parler des « enfants atypiques ».
Ces différentes générations qui se succèdent sont parfois confrontées à l’incompréhension de leurs parents, ce qui fait que beaucoup se voient dans l’obligation de trouver refuge à l’hôpital psychiatrique, bien que ce ne soit pas encore la panacée en matière de prise en charge. Mais c’est précisément ce qui donne tout son sens au métier de médiateur de santé-pair : la psychiatrie étant « le parent pauvre de la médecine », le patient rétabli ou en voie de réhabilitation se voit investi d’une mission vis-à-vis de ses pairs. En quoi pouvons-nous dire qu’il ne s’agit pas que d’un simple délire ? Ce sont paradoxalement les romanciers qui ont tendance à faire les prévisions les plus exactes.
Dans un premier temps, je ferai le distinguo entre états non ordinaires de conscience et psychose ; ensuite, je dresserai le tableau de notre psychiatrie actuelle ; enfin, je ferai le lien avec la situation économique, sociale et politique de notre « civilisation ».
1. Les états non-ordinaires de conscience
1.1 Classification des expériences « extraordinaires » répertoriées
Le gène mutant n’est pas une fiction, si tant est qu’il s’agisse bel et bien d’une mutation. Le CesHum répertorie onze catégories d’expériences dites « extraordinaires » selon Nicolas Dumont (enseignant de cette École du Transpersonnel, psychologue clinicien de formation) : les phénomènes psi (1) ; les expériences périmortelles (2) ; les expériences de délocalisation de la conscience (3) ; les expériences induites par psychédéliques et le sessions chamaniques ou holotropiques (4) ; les expériences énergétiques (5) ; les expériences psychospirituelles (6) ; les expériences « spirites » et contacts d’entités spirituelles (7) ; les contacts avec esprits de la nature et êtres folkloriques (8) ; les expériences ufologiques (9) ; les expériences transcendantales (10) ; et enfin les expériences qui n’entrent dans aucune de ces catégories à proprement parler (11).
La première catégorie (phénomènes psi) comprend le « Big Five », scientifiquement prouvé ainsi qu’éprouvé : la télépathie, la clairvoyance, la précognition, la psychokinèse, et le bio PK (intrication biomoléculaire).
La deuxième catégorie comprend l’expérience de mort imminente (EMI) ainsi que l’expérience de mort provisoire (EMP) – partagée ou non – ; le vécu subjectif de rencontre avec un défunt (VSCD) ; et la conscience accrue à l’approche de la mort (CAM), entre autres.
La troisième catégorie comprend la sortie hors du corps partielle ou complète (OBE : Out of Body Experience ; ou autrement dit EHC : Expérience Hors du Corps), entre autres.
La quatrième catégorie se prononce en elle-même. Les ouvrages du Dr Olivier Chambon (psychiatre de formation) sont très éloquents sur le sujet.
La cinquième catégorie comprend l’éveil de la kundalini, ainsi que la descente de Shakti ; la géobiologie ; et l’éveil du magnétisme, entre autres.
La sixième catégorie comprend l’émergence spirituelle, ainsi que la crise d’émergence spirituelle ; et le « parcours flammes jumelles », entre autres.
La septième catégorie comprend la hantise, ainsi que la possession ; le channeling (enseignement par une entité spirituelle via la clairaudience ou l’écriture automatique, par exemple) ; la médiumnité ; le spiritisme (TCI : Trans-Communication Instrumentale, comme le Ouija, par exemple) ; l’envoûtement ; l’attaque spirituelle ; et le contact angélique, entre autres.
La huitième catégorie affleure les concepts de Carl Gustav Jung (psychiatre du XXe siècle), dont l’archétype et l’inconscient collectif. Cela n’est pas sans rapport non plus avec l’approche ethnopsychiatrique.
La neuvième catégorie comprend les quatre types de rencontres rapprochées (les RR selon la classification de Hynck) : la RR1, vue d’un ovni dans le ciel ou d’un objet non identifié ; la RR2, observation à faible distance, par exemple de traces dans l’environnement ; la RR3, vue ou vision d’un ovni et de ses passagers ; et la RR4, l’abduction (enlèvement ou autre type de contact).
La dixième catégorie comprend la dilution de l’ego ainsi que la fusion cosmique (expérience de hiérogamie).
Et enfin la onzième catégorie comprend l’inflation de synchronicités, ainsi que la guérison miraculeuse, entre autres.
La récurrence de l’expression « entre autres » permet de ne pas cloisonner la théorie par rapport à l’expérience. En tout état de cause, toutes les expériences ci-contre ont été relatées.
J’ai pour ma part eu l’occasion de travailler sur cinq de ces catégories :
Cette synthèse regroupe les quatrième, cinquième, sixième, dixième et onzième catégories : la DMT étant un psychédélique endogène ; la sublimation correspondant à la montée de la kundalini ; l’éveil paradoxal (ou « éveil » sans adjectif) étant une émergence spirituelle ; la translimitalité, la dilution de l’égo ; et la synchronicité se prononçant d’elle-même.
Il faut savoir que 30 à 50 % de la population terrestre reconnait avoir vécu une expérience extraordinaire exceptionnelle au moins une fois dans sa vie.
1.2 Différence entre émergence spirituelle et crise d’émergence spirituelle
Les émergences spirituelles (ES) se distinguent des crises d’émergence spirituelle (CES). Les premières ne chavirent pas le Moi : il n’y a pas de désorganisation psychique. L’intensité, la fréquence et la durée de l’expérience laisse le temps de souffler ; tandis que la CES emporte en intensité, en fréquence et en durée : il s’agirait d’une décompensation psychotique ou anxieuse. Le plus délicat est le diagnostic entre bouffée délirante aiguë (BDA) et CES ; il pourrait à priori parfois s’agir des deux.
Le processus est intelligent, mais il l’est d’autant plus s’il est encadré. Il faut distinguer urgence et sentiment d’urgence. Dans l’ES, la personne serait consciente de vivre un processus initiatique : son niveau d’intégration spirituelle serait plus élevé. Il en existe différentes formes, dont la crise chamanique (initiation spontanée), le renouveau psychologique « par un retour au centre », la peak experience (littéralement, l’expérience en pique), l’expérience transcendantale, et l’éveil de la kundalini.
La crise chamanique correspondrait à une forme de démembrement avant reconstruction : la personne ne serait pas psychotique ; si elle l’est, ce ne serait que de manière transitoire. Cela peut durer des semaines, des mois ou des années. Le renouveau psychologique « par un retour au centre » serait l’expression d’une lutte des contraires (bipolarités antagonistes). La peak experience, quant à elle, inclurait une conscience expansive et unitive. L’expérience transcendantale se prononce en elle- même : il s’agit d’une dialectique entre les hémisphères cérébraux gauche et droit, le Troisième Terme conceptualisé par Carl Gustav Jung ou la logique du Tiers Inclus identifiée par Stéphane Lupasco (philosophe du XXe siècle).
1.3 Diagnostic différentiel entre urgence spirituelle et psychose
Le Dr Stanislav Grof (médecin psychiatre états-unien) a dressé un diagnostic différentiel, que l’on trouve dans le Manuel clinique des expériences extraordinaires (dans la partie développée par Djohar Si Ahmed, psychanalyste et parapsychologue), en page 254 (Allix S., & Bernstein P., 2022). L’urgence spirituelle survient soudainement, au cours d’une vie ordinaire, sans antécédent psychiatrique grave. À l’inverse, la psychose s’inscrirait dans un comportement déjà fort dégradé qui puiserait son origine dans l’enfance ; il s’agirait d’une forme de chute libre, en somme. Il est à noter que le diagnostic est tributaire de la lucidité de l’équipe médicale : il est indispensable que cette dernière soit interdisciplinaire, pour un entrecroisement des points de vue. À ce propos, il existe un CMP des expériences extraordinaires en Allemagne, et le mouvement transpersonnel est en vogue dans le monde anglo-saxon ainsi que celui de la francophonie hors France.
Une équipe médicale habilitée à établir un diagnostic entre urgence spirituelle et psychose devrait selon moi inclure un médiateur de santé-pair spécialisé, un psychopraticien transpersonnel et un parapsychologue, en plus d’un dispositif d’imagerie cérébrale et d’électrophysionique. Dans le cas d’un diagnostic d’urgence spirituelle validé après consensus, tout le travail consisterait – toujours à mon sens – à élaborer un plan de psychoéducation pour les proches dans le but d’écarter toute anxiogénéité.
2. Le paradigme biopsychiatrique
2.1 Une approche matérialiste
La biopsychiatrie situe les troubles psychiques sur un plan biologique. C’est le courant psychiatrique dominant des deux derniers siècles (le XXe et le XXIe). Ce que le psychiatre ou la société identifie comme des maladies psychiques auraient, selon cette approche, une cause génétique. Les maladies psychiques se caractériseraient par un dysfonctionnement neurochimique : une surproduction de dopamine serait responsable de la psychose, par exemple ; et le traitement approprié consisterait en l’administration d’un médicament psychotrope (en l’occurrence un neuroleptique).
Tout ce qui n’est pas identifiable sur le plan physique n’existe pas, selon cette approche : une personne qui verrait un fantôme ne vivrait pas une expérience extraordinaire mais aurait simplement une hallucination. Cela ne veut pas pour autant dire que le psychiatre fait appel à des technologies d’imagerie cérébrale ou à des analyses de sang pour l’établissement de son diagnostic, paradoxalement. Tout repose sur son jugement.
Aux États-Unis, Sanislav Grof a fait pression pour que la catégorie Problèmes religieux ou spirituels soit introduite dans le DSM-IV (datant de 1994). Littéralement, si je traduis : « cette catégorie peut être utilisée lorsque l’attention clinique est axée sur un problème religieux ou spirituel. Les exemples incluent des expériences pénibles qui impliquent une perte ou une remise en question de la foi, des problèmes associés à la conversion à une nouvelle foi ou une remise en question d’autres valeurs spirituelles qui ne sont pas nécessairement liées à une église ou une institution religieuse organisée ».
En France, la littérature psychiatrique demeure (à ma connaissance) peu abondante sur le sujet. Néanmoins, dans le Nouveau précis de sémiologie des troubles psychiques (Tribolet S., & Mazda S., 2005), on comprend qu’il est parfois difficile de distinguer le délire religieux d’une expérience religieuse ou mystique non délirante bien que peu commune ; la vraie expérience religieuse bouleverse la vie du sujet et son effet dure des années : il décrira son expérience enrichissante et sa foi inébranlable.
2.2 Le mode de prise en charge en France
Dans les cas les moins alarmants, une simple prescription d’un ou de plusieurs médicaments psychotropes est en vigueur. Dans les cas les plus alarmants, une hospitalisation avec administration d’un ou de plusieurs médicaments psychotropes est en vigueur, avec éventuellement des séances d’électrochocs sous anesthésie générale (ECT : Électroconvulsivothérapie) ou sinon de stimulation magnétique transcrânienne (TMS).
L’hospitalisation peut être libre – c’est-à-dire consentie – en secteur ouvert (le patient peut plus ou moins circuler librement) ; mais elle peut aussi se faire à la demande d’un tiers ou d’office – c’est-à-dire sous contrainte, donc non consentie – en secteur fermé (le patient ne peut pas circuler librement : ses déplacements sont contrôlés). En plus de cela, il peut y avoir privation d’objets, injection retard, chambre d’isolement, contention et programme de soins (mesure de contrainte ambulatoire).
La plupart des médicaments psychotropes ont un effet sédatif et ralentissent l’activité cérébrale, c’est-à-dire la vitesse de circulation de l’influx nerveux dans le cerveau. Si, par exemple, les neuroleptiques contrarient les deux phénomènes distincts que sont la psychose et l’émergence spirituelle, c’est parce qu’ils ralentissent l’activité cérébrale en embouteillant les circuits neuronaux.
En effet, si je paraphrase Alain Bottero, les neuroleptiques freinent les systèmes de neurotransmission qui se trouvent au cœur de nos capacités de motivation, d’attention soutenue, de mémoire de travail, mais aussi de curiosité, de plaisir, de ressenti sensoriel et émotionnel, ou encore, comme nous l’apprendraient les primatologues, d’affirmation sociale (Bottero A., 2008). Jean-Claude St-Onge, quant à lui, dit que « si les neuroleptiques calment les hallucinations et les idées délirantes chez plusieurs sujets, ce n’est pas en raison de leurs soi-disant propriétés antipsychotiques, mais parce qu’ils produisent de l’indifférence psychique » (St-Onge J.-C., 2023). Enfin, Philippe Brenot affirme que « les médicaments détériorent l’élan social, le charisme, l’aura, la motivation, si bien que parfois les patients abandonnent leur conviction première » (Brenot P., 2011).
2.3 Le conflit paradigmatique
Si une personne vivant ou ayant vécu une expérience extraordinaire se présente aux urgences psychiatriques pour en parler, il y a de fortes chances pour qu’elle soit hospitalisée (avec tout ce que cela implique en termes de prise en charge).
Après une première hospitalisation, il suffit d’un simple signalement de l’entourage proche ou éloigné pour que la personne se retrouve en psychiatrie.
Le conflit paradigmatique se déroule, selon moi, en plusieurs phases. En première instance, il y a le jugement de l’entourage : il peut y avoir un premier conflit entre la personne qui exprime son vécu extraordinaire et son entourage proche ou éloigné. En deuxième instance, le jugement du psychiatre : le conflit est entériné par une hospitalisation. En troisième instance, la révolte du patient : le mode de prise en charge ne convient pas au patient (rupture de traitement post-hospitalisation ; ou autrement exprimé, inobservance thérapeutique, non compliance : il n’y a pas d’alliance thérapeutique). En quatrième instance, la répression de l’entourage : l’hospitalisation devient une menace. Enfin, en cinquième instance, la résistance du patient : ce qui était auparavant explicité tombe dans la censure. Le patient ment pour se préserver et cherche des solutions pour échapper à la surveillance. Gilles Deleuze et Felix Guattari (dans la lignée de Michel Foucault) ont été très expansifs sur la question.
De plus en plus de doctorats et de recherches en général témoignent de la réalité des expériences extraordinaires (la physique quantique dans le huis clos scientifique, entre autres). La société vit une véritable dissonance cognitive entre les dernières découvertes scientifiques et les nécessités du régime capitaliste : en cherchant au bon endroit, on peut apprendre, par exemple, que certaines personnes n’ont pas besoin de boire et de manger pour vivre (ce qu’on appelle l’inédie, le prânisme ou le respirianisme), ce qui interroge le statut de consommateur au sein de notre société. En guise d’exemples, l’indien Prahlad Jani, l’allemand Michael Werner et l’éthiopienne Muluwork Ambaw sont inédiens.
Selon moi, l’hôpital psychiatrique est un peu le « no man’s land » de ce conflit paradigmatique : une zone de non-droit ou de vide juridique (assimilable aux camps de concentration nazis ou aux Goulags soviétiques) vers laquelle on envoie ceux qui représentent une menace pour le régime capitaliste et où l’on tue la liberté d’expression et même de pensée à coups de chimiothérapie, de chambre d’isolement, de contention, et d’électrochocs dans les cas les plus extrêmes. Notons que l’halopéridol (l’Haldol, un neuroleptique disponible en pharmacie moyennant prescription) était utilisé en URSS pour rendre inopérants les dissidents du régime, par exemple.
3. L’acharnement normopathique
3.1 La politique du tourniquet
Des ruptures de traitement répétées peuvent donner lieu à des réhospitalisations systématiques.
Dans le cadre d’un vécu extraordinaire (surtout s’il s’agit d’une émergence spirituelle ou d’une crise d’émergence spirituelle), une première hospitalisation peut être traumatisante d’un point de vue neurochimique, d’autant plus si le vécu extraordinaire implique un état non-ordinaire de conscience caractérisé par une sécrétion de DMT (diméthyltryptamine) à l’état de veille par la glande pinéale : à ma connaissance, nous ignorons les effets d’une interaction (directe ou indirecte) entre un neuroleptique (psychotrope exogène) et la DMT (psychotrope endogène). Interrompre un état non-ordinaire de conscience à l’œuvre par l’administration (qui plus est inédite) d’un neuroleptique peut peut-être avoir des effets dommageables pour le cerveau, et à l’évidence contrarier durablement une épopée spirituelle pourtant légitime.
Si à l’origine il n’y avait pas de morbidité, un trouble de stress post-traumatique (TSPT) peut se manifester par exemple par un délire de persécution fricotant avec la théorie du complot, ce qui peut rendre la personne agressive et ainsi provoquer une deuxième hospitalisation (qui je suppose est généralement sous contrainte dans ce cas de figure) : c’est un cercle vicieux (la boucle est bouclée, la porte fermée à double tour).
3.2 L’inquisition capitaliste
Comme nous avons pu le voir, la parole des expérienceurs ne fait pas l’intérêt du régime capitaliste.
Il se peut que les psychiatres prennent le récit des expériences extraordinaires comme une défiance vis-à-vis de leur qualification et de la société, mais aussi comme une aubaine s’il y a conflit d’intérêts, c’est-à-dire s’ils touchent des pourboires de la part d’un ou de plusieurs laboratoires pharmaceutiques : dans ce cas, ils auront tendance à pathologiser de façon systématique.
La plupart des psychiatres sont dans le déni de la réalité des expériences extraordinaires simplement parce que cette dernière remet en question la prépondérance de leur profession, ne sert pas leurs intérêts et n’est pas favorable au culte de la performance (humain exploité contre humain récalcitrant).
En France, le nombre d’hospitalisations sous contrainte est en augmentation irrégulière (à quelques exceptions près) : selon les données publiées par la SAE (Statistique Annuelle des Établissements de santé) dans le cadre de l’enquête administrative annuelle réalisée par la DREES(Direction de la Recherche, des Études, de l’Évaluation et des Statistiques) sur l’ensemble des établissements de santé, de 2006 à 2021, on est passé de 56 104 hospitalisations sous contrainte à 109 829 (un peu moins du double). En voici la représentation graphique :
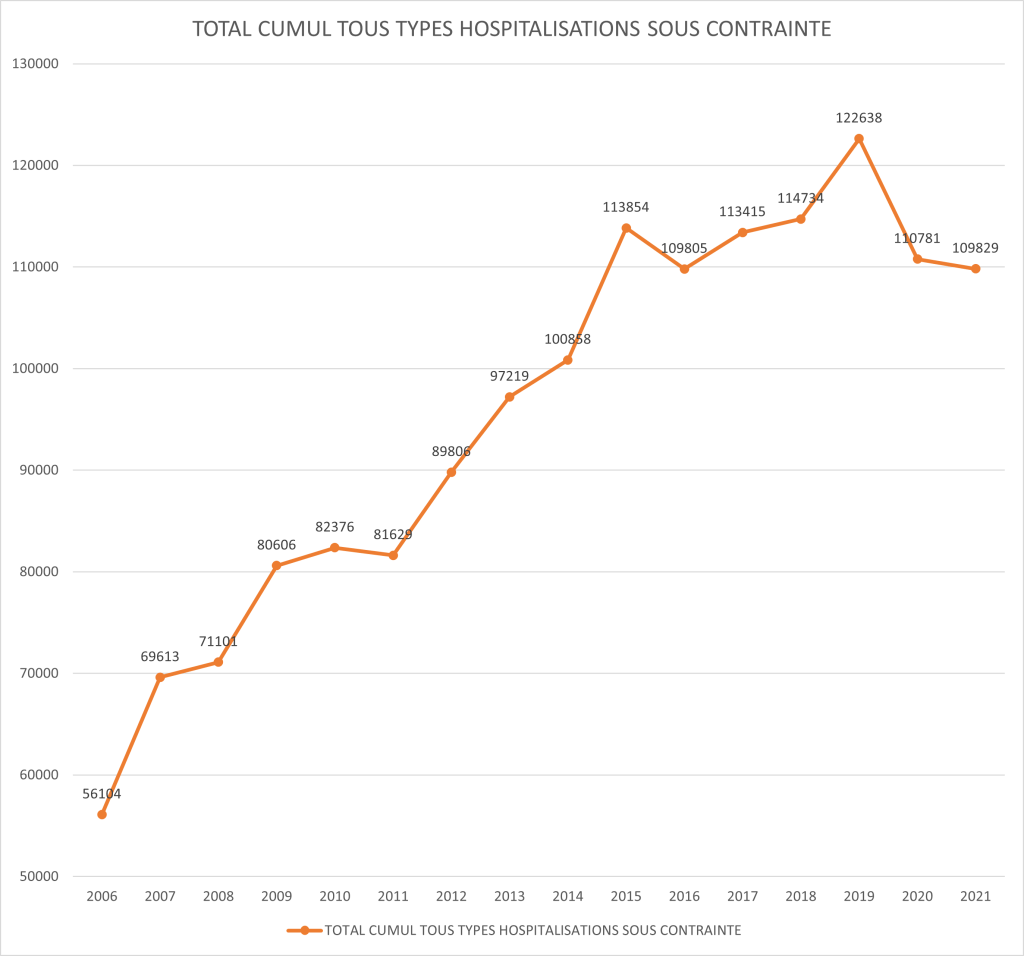
3.3 Chronique d’une mort annoncée
La politique économique et sociale de notre « civilisation » condamne un grand nombre de patients de nos services hospitaliers à une mort programmée. Le manque de moyens alloués aux hôpitaux ainsi qu’aux personnes en situation de désœuvrement pour cause de trop grandes inégalités sociales est une forme d’extermination de masse.
Pendant le confinement, une quantité considérable d’adolescents a été hospitalisée pour des raisons que nous ignorons : violence et agressivité familiale ou conjugale, auto-agressivité… Qu’en savons-nous ? Certains ont peut-être trouvé refuge à l’hôpital, tandis que d’autres y on trouvé l’enfer… ?
Quoi qu’il en soit, le constat est là : le coronavirus, les confinements et vaccins à répétition n’ont pas suffi à provoquer un changement radical des mentalités par rapport à la crise écologique et sociale mondiale. Pire : il l’a peut-être empirée.
De ce fait, l’espèce humaine est une nouvelle fois au bord de l’extinction, à plus forte raison que les jeunes générations sont malmenées par l’État mondial que constituent les corporations (l’oligarchie). Ce régime corporatocratique et ploutocratique abaisse la capacité d’évolution de l’humanité, la ramenant à la préhistoire. Or aujourd’hui nous avons plus que besoin d’une nouvelle manière de fonctionner, de vivre ensemble, de faire société.
Ainsi, ce n’est pas seulement la mort des patients qui est programmée, mais également la mort de l’espèce humaine.
À terme, avec un peu d’espoir, c’est le régime capitaliste qui verra son empire s’effondrer.
Conclusion
J’ai remarqué qu’on avait tendance à pathologiser systématiquement le vécu expérientiel des patients défiant la pensée monomaniaque et monochromatique de la biopsychiatrie hégémonique ; dans ce semblant de perspective, l’anormal est anomalie. Par exemple, une relation symbiotique à la nature peut être taxée de délire sylvestre (c’est ainsi que je le nomme, « sylvestre » étant issu du latin silvestris, qui signifie « sauvage »). Aussi, les conceptions académiques restrictives deviennent dogmatiques : « l’homme comme être social » devient l’expression de la toute-puissance de la société sur l’individu ; autrement dit, s’il n’est pas vulgairement « social », c’est qu’il souffre d’une pathologie. C’est un point de vue normatif qui tend à l’expansion de l’uniformalité (néologisme personnel qui en vaut à mon humble avis la peine psychiatrique encourue). Le normal se module en pathologique au nom de la théorie, dans l’intérêt des acquis universitaires ; oxymore s’il en est, car rien n’est jamais vraiment acquis dans le monde universitaire immergé dans la recherche et l’élaboration d’approches innovantes.
Le soin en santé mentale paraît constituer un outil d’uniformisation du corps social : soit on est patient, soit on est « normal » ou autrement dit – dans cette acception – insensible, d’une froideur clinique, hygiéniste, décapé ou « décapité » à la Javel des couloirs déshumanisants. Il s’agit de mon point de vue d’une forme légère de sociopathie généralisée liée à un besoin ou un désir d’appartenance (pyramide de Maslow), qui serait sectorisation entreprise par le normal par rapport au pathologique. Il ne serait guère étonnant qu’un Entendeur de Voix entende « reste à ta place ! », tel un aboiement tentaculaire d’une acuité d’infirme.
Les pair-aidants ne sortent pas de tant d’années de parcours de soin(s) puis de rétablissement vers la réhabilitation pour tomber dans l’écueil de la persona (concept de Carl Gustav Jung) ou du faux self (concept du pédiatre et psychanalyste du XXe siècle Donald Woods Winnicott), qui ne serait qu’une fantaisie de plus dans le grand bêtisier d’une vie au rabais : un masque de clown. Toutes les fois où nous avons décompensé au cours de notre vie étaient déjà le signe que nous vivions dans une forteresse fermée à double-tour à l’intérieur de nous ; il est donc inutile de se retrancher dans les méandres du cerveau limbique gouverné par les émotions, telles que celle de la peur, par exemple.
Bibliographie
Allix S., & Bernstein P. (2022). Manuel clinique des expériences extraordinaires. InterEditions, 2e édition, 229-268.
Bottero A. (2008). Un autre regard sur la schizophrénie. Odile Jacob, 436 p.
Brenot P. (2011). Le génie et la folie. Odile Jacob, 256 p.
Ren K. (2009). La chimie de la conscience. Ariane, 404 p.
St-Onge J.-C. (2013). Tous fous ? : L’influence de l’industrie pharmaceutique sur la psychiatrie. Écosociété, 276 p.
Tribolet S. (2006). Vocabulaire de santé mentale. Santé, 321 p.
Tribolet S., & Mazda S. (2005). Nouveau précis de sémiologie des troubles psychiques. Heures de France, 456 p.
« Si ce que je dis dérange, c’est que je ne dois pas être loin de la vérité. » (Guilleaumes R.)